
.
Le syndrome métabolique (SM) est une nouvelle entité nosologique qui regroupe les maladies de surcharge, à point de départ lymphoïde (Rate) et glucidique (Pancréas). Parmi les 7 critères définissant le syndrome métabolique,
.
Le syndrome métabolique est en partie d’origine génétique (diabète familial, surpoids à la naissance ?) et en partie environnementale (polyphagie de stress, tabagisme et sédentarité). L’association de ces différents facteurs de risque, individuellement peu importants, fait que, globalement, ces patients courent un risque cardiovasculaire très élevé. Toutes les études démontrent que le SM prédispose fortement au développement de l’athérosclérose (infarctus du myocarde, insuffisance rénale, AVC, rétinopathie …) et des stéatoses. La probabilité d’évènement cardio-vasculaire des SM est multipliée par 3 !
.

.
Caractérisé par une stéatose hépatique menant à la cirrhose, le syndrome NASH (Non Alcoolic Steato Hepatitis) a été décrit il y a 20 ans chez des femmes ménopausées présentant un SM (stress oxydatif + acides gras = peroxydation lipidique –> stéatose puis fibrose hépatique). Les romains avaient remarqué que le foie des oies pouvait augmenter considérablement de volume : ils se mirent donc à gaver celles-ci de figues séchées, d’où l’origine du mot foie : « figatum ». Le problème devient préoccupant en raison de la fréquence du SM : c’est à présent première cause d’anomalies des tests hépatiques !
.

.
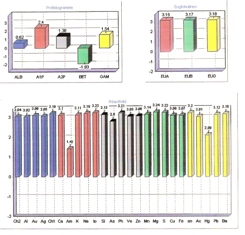
Les BNS hyper floculants sont caractéristiques de cette situation qui, sans être urgente, devra être prise au sérieux sur un plan diététique :
.
.
En effet, inutile de se lancer dans la spirale des biguanides + hypolipémiants + urico-éliminateurs + antivitamines K et autres hypotenseurs : il suffit de perdre le poids en excès pour que l’ensemble de ces dysfonctions se régularise ! Ainsi, des études ont démontré qu’une perte de poids de 10 % du poids corporel entraîne une diminution de 30 % du tissu adipeux viscéral. D’autres études ont montré qu’un régime alimentaire équilibré avec moins de 20 % de graisses saturées, une augmentation des fibres alimentaires, associées à une activité physique modérée, permettait de prévenir l’apparition de la plupart des diabètes de type 2.
.
Les aliments sont en cause sont : les SUCRES (donc les alcools et les farineux) qui devront être supprimés (périodes de cétose – si pas de contre-indication) ou pesées (phases de « régime diabétique ») et les GRAISSES ANIMALES (acides gras saturés, très caloriques) qui devront être réduites et remplacées (en partie) par des acides gras poly insaturés (première pression à froid). Le meilleur traitement du SM est donc le changement de l’hygiène de vie et des habitudes alimentaires !
.

.
On s’attend à ce que la prévalence du SM s’accroisse considérablement dans la prochaine décade (Rapport 1997, page 47, WHO, Geneva). Le surpoids, qui progresse parallèlement au diabète de type 2, observe plus de 5% par année dans tous les pays développés. Si en Europe, il atteint environ 20% de la population (c’est à dire au moins une personne sur cinq dans votre cabinet), il est maintenant plus de 40% des seniors aux USA.
.
Les causes en sont multiples : le changement des habitudes alimentaires (un européen consomme aujourd’hui six fois plus d’aliments sucrés que son ancêtre, il y a seulement un siècle) et la sédentarité arrivant au premier plan. Les conséquences en sont dramatiques, avec une morbidité nettement augmentée dans les domaines vasculaire, rhumatismal, infectieux et même tumoral. A tel point que les assurances incluent à présent des surprimes pour les gros(ses) !
La médecine était en échec devant ce phénomène, car les résultats des meilleures études hospitalières n’arrivaient pas à dépasser 10% de maintien de la perte de poids à quatre ans. C’est à dire que presque tous les patients rechutent et rentrent dans le cycle infernal du « yoyo » pondéral, malgré les bons conseils que les plus grands spécialistes peuvent leur prodiguer (voir par exemple les reportages : « J’ai décidé de maigrir « sur M6 !).
Or, il semble cependant que des solutions existent, puisque certaines équipes obtiennent à présent un taux de réussite à quatre ans qui dépasse 80% ! Comment ces astucieux confrères s’y prennent-ils ?. Assez simplement en fait : ils utilisent essentiellement deux outils :
.
1/ le remplacement des glucides (alcools, sucres et farineux) par un apport d’acides aminés essentiels qui va préserver la masse maigre (les muscles) et limiter les sensations de faim et la fatigue communes aux régimes restrictifs. Cette méthode vise en outre à mettre le pancréas au repos (c’est lui qui « défend la masse grasse »).
.

.
2/ une approche personnalisée du problème, car le surpoids est toujours la conséquence d’un trouble des conduites alimentaires, sous-tendues par un processus psychologique proche de l’addiction, allant parfois jusqu’au déni du réel (comme les alcooliques ou les dépendants du tabac). Le praticien doit savoir écouter. Il doit évaluer et soutenir régulièrement la motivation de son patient : une à trois fois par mois si nécessaire. Il doit aussi être un bon support pour les moments difficiles, en suggérant des alternatives.
La relation émotion – nourriture devra abordée. Dans cette relation thérapeutique, le praticien se concentrera sur le changement des mauvaises habitudes, qui passe par celui des attitudes (pensées irréalistes ou fausses), l’élimination des « saboteurs » … Il vous aidera à recherchez les blocages émotionnels, source de perte de contrôle et dérives alimentaires. Vous aurez ainsi à disposition une méthode rapide, physiologique et tout à fait confortable qui transformera les consultations en une cure d’épanouissement !
.

.
NB. Contrairement à ce qu’affirme certains laboratoires, évitez les gélules et teintures de plantes en « drainage » : celles-ci ont une tendance à bloquer les émonctoires (« le Yin en excès exclue le Yang » – cf. So Wen), favorisant une rétention d’eau (cellulite) qui risque de leur faire prendre plus de 5 Kg par mois !
.
Principaux remèdes homéopatiques utilisables :

.
Si vous souhaitez réaliser un BNS12 ou 24, cliquez sur ce lien : www.mybiobox.com
.
Bibliographie :
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils