
.
Le système circulatoire peut être divisé en deux parties :
1 – le « système cardio-vasculaire » qui comprend le coeur, qui pompe le sang, et les vaisseaux sanguins, qui le transportent dans tout l’organisme.
2 – et le « système lymphatique », composé d’organes (les amygdales, le thymus, la rate, les ganglions lymphatiques et les nodules ou follicules lymphatiques) qui jouent un rôle dans des réponses immunes spécifiques, qui recueillent le liquide interstitiel et le transportent jusqu’au système cardio-vasculaire.
.
Le système cardio-vasculaire est un système continu et fermé, mais non étanche. Confiné au coeur et aux nombreux vaisseaux, le sang circule sans arrêt de façon circulaire, passant successivement par le coeur, les artères, les capillaires et les veines, avant de retourner au coeur. Normalement, un peu de plasma traverse les parois des capillaires pour s’ajouter au liquide interstitiel. Cependant ce liquide retourne au système cardio-vasculaire directement, ou par l’intermédiaire du système lymphatique. Le coeur agit comme une pompe, permettant au sang de s’écouler à travers le système de vaisseaux.
.
Tôt au cours de son développement, le coeur embryonnaire a l’aspect d’un simple tube pulsatile : à sa partie postérieure, il reçoit le sang par des veines puis il le pompe dans les artères situées à sa partie antérieure. A partir de cette structure initiale simple, le coeur doit non seulement répondre aux besoins accrus de l’embryon qui se développe, mais aussi être capable de fonctionner dans les conditions très différentes auxquelles il sera confronté dès sa naissance. Pour y arriver, le coeur tubulaire doit se transformer en organe à quatre cavités, doté de valves et d’une cloison centrale. De plus, cette transformation doit s’opérer sans que le coeur ne cesse pour autant de fournir un apport sanguin à l’embryon qui continue de se développer.
.
Le coeur tubulaire croît rapidement au cours de la cinquième semaine de développement et prend l’aspect d’une structure en forme de S. Au fil des jours, le développement se poursuit et le vaisseau antérieur propulsant le sang du coeur se partage en deux vaisseaux : la future artère pulmonaire, qui dirige le sang vers les poumons, et l’aorte, qui conduit le sang aux vaisseaux desservant le reste du corps. En même temps, une cloison médiane se forme à l’intérieur du coeur. Cette paroi va diviser le flux sanguin en deux canaux : d’un côté le sang passe de l’artère pulmonaire aux poumons et de l’autre, il est dirigé dans l’aorte et de là dans le reste du corps.
.
A la septième semaine, le coeur embryonnaire possède quatre cavités définitives : deux oreillettes et deux ventricules. Une série de changements, dont le développement de nouveaux segments de veines, vont transformer les vaisseaux qui entrent dans la région postérieure (veineuse) du coeur, en veine cave supérieure et en veine cave inférieure. Ces veines rapportent le sang veineux du corps vers le coeur. Aucun autre changement important ne survient avant la naissance.
.
Le coeur est un organe de forme conique, de la grosseur d’un poing fermé et dont le poids varie entre 250 et 350 grs. Il repose entre les poumons dans l’espace appelé médiastin. La base du coeur est derrière le sternum, au niveau du deuxième espace intercostal. Son apex (pointe), orienté en bas et à gauche, atteint le cinquième espace intercostal, environ 8 cm à gauche de la ligne médiane du sternum. L’apex et le ventricule gauche s’appuient sur le diaphragme.
.
Un sac à double paroi, appelé péricarde, enveloppe le coeur. C’est une membrane séreuse composée d’un mésothélium recouvrant une mince couche de tissu conjonctif lâche. Le feuillet interne, appelé épicarde ou péricarde viscéral, est une mince membrane séreuse adhérant à la surface externe du coeur. Dans la région où les gros vaisseaux arrivent au coeur ou le quittent, le péricarde viscéral se replie et se trouve en continuité avec le feuillet externe du péricarde, le péricarde pariétal. Le mésothélium du péricarde pariétal se trouve donc en continuité avec celui du péricarde viscéral. Un mince espace, la cavité péricardique, sépare le mésothélium des feuillets pariétal et viscéral. Cette cavité contient le liquide péricardique sécrété par les couches séreuses du péricarde. Lorsque le coeur bat, ce liquide lubrifie les feuillets du péricarde, permettant leur glissement avec un minimum de friction.
.
La paroi du coeur est formée de trois tuniques, toutes trois richement vascularisées : l’épicarde, le myocarde et l’endocarde.
La tunique externe, l’épicarde, est la lame viscérale du péricarde séreux. Elle est souvent infiltrée par de la graisse, surtout chez les personnes âgées.
Le myocarde (muscle du coeur) forme la tunique intermédiaire. Il est constitué principalement de cellules musculaires cardiaques et forme l’essentiel de la masse du coeur. C’est la tunique dotée de la capacité de se contracter. A l’intérieur du myocarde, les cellules ramifiées du muscle cardiaque sont rattachées par des fibres de tissu conjonctif enchevêtrées et elles forment des faisceaux spiralés ou circulaires. Ces faisceaux entrelacés relient toutes les parties du coeur.
Les fibres collagènes et élastiques du tissu conjonctif tissent un réseau dense, le squelette fibreux du coeur, qui renforce le myocarde. Par endroits, le réseau s’épaissit et forme des anneaux de tissu fibreux qui soutiennent les points d’émergence des gros vaisseaux et le pourtour des valves. Sans ce renforcement, les vaisseaux et les valves risqueraient à la longue de s’étirer sous l’effet continuel de la pression exercée par le sang qui les traverse.
L’endocarde (intérieur du coeur) est la tunique interne. Il s’agit d’un endothélium (épithélium simple squameux) d’un blanc brillant posé sur une mince couche de tissu conjonctif lâche. Accolé à la face interne du myocarde, il tapisse les caviités du coeur et recouvre le squelette fibreux des valves. L’endocarde est en continuité avec l’endothélium des vaisseaux sanguins qui aboutissent au coeur (veines) ou qui en émergent (artères). Il constitue un revêtement parfaitement lisse qui diminue la friction du sang contre les parois cardiaques.
.
Pour agir comme pompe, le coeur doit être doté de cavités réceptrices et de cavités propulsives, de valves qui dirigent le flux sanguin dans le coeur, d’une paroi très compressible qui peut exercer une force suffisante pour propulser le sang et, finalement, de vaisseaux permettant au sang de pénétrer dans le coeur et d’en sortir.
.
Le coeur comprend quatre cavités : deux oreillettes (ou atriums) dans sa partie supérieure, et deux ventricules dans sa partie inférieure. La cloison qui divise longitudinalement l’intérieur du coeur est appelée « septum interauriculaire » (ou septum interatrial) là où elle sépare les oreillettes et « septum interventriculaire » là où elle sépare les ventricules. Le ventricule droit constitue la majeure partie de la face antérieure du coeur. Le ventricule gauche domine la partie postéro-inférieure du coeur et forme l’apex du coeur.
Deux sillons visibles à la surface du coeur indiquent les limites des quatre cavités et portent les vaisseaux sanguins qui irriguent le myocarde. Le sillon coronaire (sillon auriculoventriculaire) entoure la jonction des oreillettes et des ventricules à la manière d’une couronne. Le sillon interventriculaire antérieur, qui abrite le rameau interventriculaire antérieur, marque, sur la face antérieure du coeur, la situation du septum interventriculaire séparant les ventricules droit et gauche. Sur la face postéro-inférieure du coeur, le sillon interventriculaire postérieur fournit un repère équivalent.
.
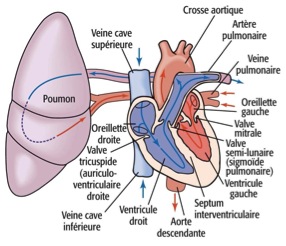
Elles sont les points d’arrivée du sang. Les oreillettes droite et gauche sont remarquablement dépourvues de signes distinctifs. A l’intérieur, l’oreillette droite présente deux grandes régions : une région postérieure aux parois lisses et une région antérieure dont les parois sont tapissées de faisceaux de tissu musculaire. Etant donné l’aspect qu’ils donnent à la paroi, ces faisceaux musculaires sont appelés muscles pectinés (pecten : peigne). Les régions postérieure et antérieure de l’oreillette droite sont séparées par une saillie en forme de croissant appelée « crête terminale ».
Par contre, l’oreillette gauche est principalement lisse et seule son auricule contient des muscles pectinés. Le septum interauriculaire est creusé d’une légère dépression, la fosse ovale, qui constitue un vestige du foramen ovale, orifice du coeur foetal. Comme nous le disions plus haut, les oreillettes sont le point d’arrivée du sang, qu’elles n’ont pas besoin de se contracter pour le faire passer au dessous d’elles dans les ventricules. Par conséquent leurs parois n’ont pas besoin d’être épaisses et sont relativement minces. Elles contribuent peu au remplissage des ventricules et à l’action de pompage du coeur.
.
Trois veines entrent dans l’oreillette droite :
1) La veine cave supérieure déverse le sang provenant des régions situées au dessus du diaphragme,
2) La veine cave inférieure transporte le sang provenant des régions situées en dessous du diaphragme
3) le Sinus coronaire recueille le sang drainé du myocarde.
Quatre veines pénètrent dans l’oreillette gauche, qui forme la majeure partie de la base du coeur : Deux veines pulmonaires gauches et deux veines pulmonaires droites, qui transportent le sang des poumons à l’oreillette gauche.
.
Ils sont les points de départ du sang et constituent presque toute la masse du coeur. Ce sont eux qui effectuent le véritable travail de pompe du coeur. Le ventricule droit éjecte le sang provenant de l’oreillette droite vers les poumons, et, simultanément, le ventricule gauche éjecte le sang provenant de l’oreillette gauche vers la périphérie. Leurs parois sont beaucoup plus épaisses que celles des oreillettes. En se contractant, les ventricules projettent le sang hors du coeur dans les vaisseaux.
Le ventricule droit éjecte le sang dans le tronc pulmonaire, qui achemine le sang dans les poumons, où ont lieu les échanges gazeux.
Le ventricule gauche propulse le sang dans l’aorte, la plus grosse des artères, dont les ramifications successives alimentent tous les organes.
Rappelons nous bien que le sang circule de manière verticale dans le coeur. En fait, nous possédons « deux coeurs » placés côte à côte et qui commandent chacun un circuit distinct. Les vaisseaux qui apportent le sang dans les poumons et l’en retirent forment la circulation pulmonaire encore appelée « petite circulation », qui sert aux échanges gazeux.
Les vaisseaux qui assurent l’irrigation sanguine fonctionnelle des tissus de l’organisme et le retour du sang au coeur constituent la circulation systémique ou « grande circulation ».
.
Le côté droit du coeur est la pompe de la circulation pulmonaire. Le sang qui vient de l’organisme est relativement pauvre en oxygène, et riche en gaz carbonique. Il entre dans l’oreillette droite puis descend vers le ventricule droit, d’où partent les deux artères pulmonaires qui transportent le sang vers les poumons. Dans les poumons, le sang se débarrasse du gaz carbonique et absorbe de l’oxygène. Il emprunte ensuite les veines pulmonaires pour retourner au coeur dans l’oreillette gauche.
CETTE CIRCULATION EST UNIQUE EN SON GENRE. AILLEURS DANS L’ORGANISME LES VEINES TRANSPORTENT UN SANG PAUVRE EN OXYGENE VERS LE COEUR ET LES ARTERES TRANSPORTENT UN SANG RICHE EN OXYGENE A PARTIR DU COEUR. DANS LA CIRCULATION PULMONAIRE LA SITUATION D’OXYGENATION EST INVERSEE.
.
Le côté gauche du coeur est la pompe de la circulation systémique. A sa sortie des poumons, le sang fraîchement oxygéné entre dans l’oreillette gauche puis dans le ventricule gauche, qui l’expulse dans l’aorte. De là, les petites artères systémiques transportent le sang jusqu’aux tissus, où gaz et nutriments sont échangés à travers les parois des capillaires. Le sang, encore une fois chargé de gaz carbonique et délesté de son oxygène, retourne au côté droit du coeur par les veines systémiques. Il entre dans l’oreillette droite par les veines cave supérieure et inférieure. Ce cycle se répète continuellement.
Des quantités égales de sang sont poussées par les deux ventricules vers les circulation pulmonaire et systémique en tout temps, mais les ventricules sont loin de travailler aussi fort l’un que l’autre. En effet, la circulation pulmonaire desservie par le ventricule droit est peu étendue et la pression y est faible. A l’opposé, la circulation systémique, associée au ventricule gauche, couvre l’organisme entier, et la résistance opposée à l’écoulement du sang y est environ cinq fois plus grande que dans la circulation pulmonaire. L’anatomie comparative des deux ventricules révèle cette différence fonctionnelle.
.
Le sang qui circule presque continuellement dans les cavités du coeur ne nourrit pratiquement pas l’endocarde. En effet, le myocarde est trop épais pour que la diffusion des nutriments et des gaz puisse répondre aux besoins de toutes ses cellules. Ainsi donc, l’irrigation fonctionnelle du coeur relève de la circulation coronarienne, la moins étendue des circulations de l’organisme. La contribution artérielle à la circulation coronarienne est assurée par les artères coronaires droite et gauche. Ces artères débutent à la base de l’aorte et entourent le coeur dans le sillon coronaire.
.
L’artère coronaire gauche se dirige du côté gauche du coeur puis elle se subdivise en artères plus petites appelées rameau interventriculaire antérieur et rameau circonflexe de l’artère coronaire gauche. Le premier rameau suit le sillon interventriculaire antérieur et il irrigue le septum interventriculaire et les parois antérieures des deux ventricules. Le second rameau dessert l’oreillette gauche et la paroi postérieure du ventricule gauche.
.
L’artère coronaire droite s’étend vers le côté droit du coeur, où elle donne naissance à deux ramifications. Le rameau marginal droit irrigue le myocarde du côté latéral droit du coeur. Le rameaux interventriculaire postérieur atteint l’apex du coeur et dessert les parois postérieures des deux ventricules et le septum interventriculaire. Les ramifications des rameaux interventriculaires antérieur et postérieur se rejoignent (s’anastomosent) près de l’apex du coeur. Ensemble, les rameaux de l’artère coronaire droite irriguent l’oreillette et presque tout le ventricule droit.
.
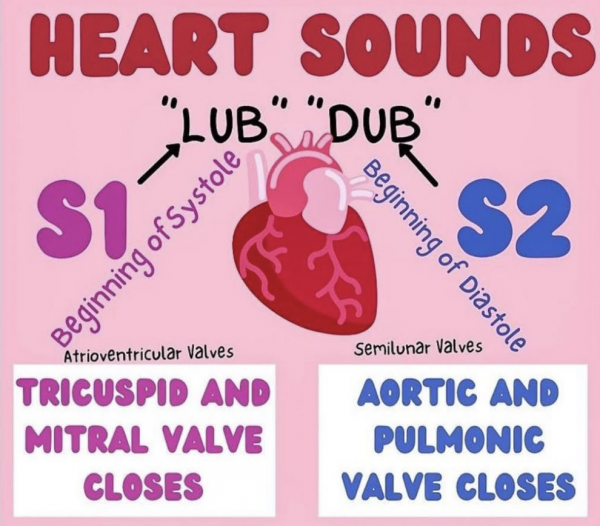
Elles assurent le flux unidirectionnel du sang dans sa traversée intracardiaque. Les valves auriculo-ventriculaires séparent oreillettes et ventricules, tandis que les valves sigmoïdes séparent les ventricules des gros vaisseaux de la base. Leurs mouvements d’ouverture et de fermeture sont liés à des différences de pression du sang dans les cavités cardiaques au cours du cycle.
Les valves auriculo-ventriculaires sont, à droite, la valve tricuspide, formée comme son nom l’indique, de trois valvules et, à gauche, la valve mitrale qui en compte deux. Lors de la systole auriculaire, contraction synchrone des deux oreillettes, les valves auriculo-ventriculaires s’ouvrent pour laisser passer le sang vers les ventricules.
Lors de la systole ventriculaire, contraction synchrone des deux ventricules, elles se ferment hermétiquement pour empêcher le sang de refluer vers les oreillettes. Cette fermeture valvulaire est encore due à une différence de pression, cette fois beaucoup plus élevée dans les ventricules que dans les oreillettes. Les cordages tendineux tendus entre les valvules et les muscles papillaires de la paroi myocardique, les empêchent de se retourner vers l’oreillette, lorsque la pression ventriculaire augmente brutalement.
.
.
Les valves sigmoïdes sont, à droite, la valve pulmonaire, qui sépare le ventricule droit de l’artère pulmonaire, et à gauche, la valve aortique qui sépare le ventricule gauche de l’aorte. Chaque valve sigmoïde est constituée de trois valvules semi-lunaires en forme de poche. Lors de la systole ventriculaire, la pression intraventriculaire est largement supérieure à celle régnant dans l’artère pulmonaire et l’aorte, et le sang est éjecté par les orifices pulmonaire et aortique, dont les valves s’ouvrent.
Lors de la diastole, ou phase de relaxation ventriculaire, la pression est faible dans les ventricules et le sang tend à refluer des gros vaisseaux vers le coeur. Il remplit alors les pochettes des valves sigmoïdes, qui se referment et bloquent le reflux sanguin.
Notons, pour en finir avec les valves, qu’aucune valve ne garde l’entrée des veine caves et pulmonaires, situées respectivement dans les oreillettes droite et gauche. De petites quantités de sang refoulent bien dans ces vaisseaux pendant la contraction auriculaire, mais ce reflux est minime en raison de l’inertie du sang et parce que, en se contractant, le myocarde auriculaire comprime ces points d’entrée veineux et provoque leur affaissement.
.
Le fonctionnement cardiaque est donc soumis à des alternances de contractions et de relâchements du myocarde. La fréquence des contractions cardiaques est environ de 75 à 80 battements par minutes, mais ce chiffre varie avec de nombreux facteurs : exercices physiques, sommeil, émotions, etc… Plus l’individu est petit, plus ses pulsations seront rapides, environ 140 par minute chez le nouveau né.
Les contractions du myocarde sont machinales : il s’agit de l’automatisme cardiaque. Contraction des cavités = systole. Dilatation des cavités = diastole. L’ensemble des phénomènes de contractions et dilatation du myocarde s’appelle la « révolution cardiaque ».
.
Comme les cavités du côté droit du coeur sont séparées de celles du côté gauche par des cloisons (le septum interauriculaire et le septum interventriculaire), le coeur fonctionne comme une double pompe, chaque pompe étant dotée d’une cavité réceptrice (l’oreillette) et d’une cavité propulsive (le ventricule).
La pompe droite reçoit le sang des vaisseaux du corps et l’envoie aux poumons. De l’oreillette droite, le sang pénètre dans le ventricule droit qui le pompe dans le tronc pulmonaire, puis dans les artères pulmonaires gauche et droite, jusqu’au réseau des capillaires pulmonaires.
Dans les poumons, le sang abandonne du gaz carbonique et reçoit de l’oxygène. La pompe gauche reçoit le sang nouvellement oxygéné par les poumons et l’envoie dans l’organisme, c’est à dire dans le circuit systémique. Le sang en provenance des poumons est retourné dans l’oreillette gauche par les veines pulmonaires ; il pénètre ensuite dans le ventricule gauche qui le propulse dans l’organisme en passant par l’aorte.
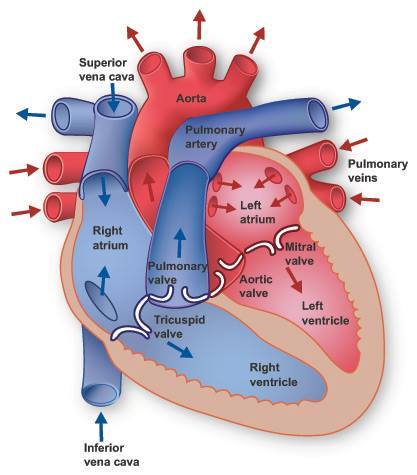
Les pompes gauche et droite du coeur travaillent à l’unisson : quand le coeur bat, les deux oreillettes se contractent simultanément, puis les deux ventricules se contractent à leur tour. La période qui s’étend de la fin d’un battement à la fin du battement suivant s’appelle révolution cardiaque. Pendant cette révolution, le sang provenant des veines caves supérieures et inférieures (ainsi que du sinus coronaire et des veines coronaires antérieures) pénètre dans l’oreillette droite, passe par la valvule tricuspide ouverte et entre dans le ventricule droit.
Pendant ce temps, le sang en provenance des veines pulmonaires pénètre dans l’oreillette gauche, passe par la valvule bicuspide ouverte et entre dans le ventricule gauche. La contraction simultanée des deux oreillettes comprime encore davantage le sang dans les deux ventricules. La contraction simultanée des deux ventricules ferme ensuite les valvules auriculo-ventriculaires et force le sang à passer par les valvules semi-lunaires et à entrer dans le tronc pulmonaire (à partir du ventricule droit) et dans l’aorte (à partir du ventricule gauche). Notons que la contraction des oreillettes n’est pas essentielle à l’entrée du sang dans les ventricules : même si les oreillettes cessent de fonctionner, les ventricules peuvent encore pomper des quantités considérables de sang.
.
Puisque le coeur est presque entièrement constitué du muscle cardiaque, c’est ce muscle qui est responsable de l’action de pompe du coeur.
Les cellules du muscle cardiaque sont reliées entre elles de façon à former des réseaux ramifiés. A l’endroit où les extrémités des cellules se rejoignent, les jonctions forment des structures appelées « disques intercalaires ». Ces disques renferment deux types de jonctions membranaires de cellule à cellule : les desmosomes, qui attachent les cellules les unes aux autres, et les jonctions lacunaires (jonctions ouvertes), qui permettent aux influx électriques de se propager d’une cellule à l’autre. Les cellules musculaires cardiaques sont des cellules à stries transversales dotées de filaments épais, contenant de la myosine, et de filaments minces contenant de l’actine. Ces filaments sont organisés en sarcomères et en myofibrilles en alternance régulière.
En général, le muscle cardiaque se contracte autant qu’il peut, compte tenu des conditions qui prévalent. Les cellules des muscles squelettiques réagissent essentiellement de la même façon, mais l’influx stimulateur qui excite une cellule d’un muscle squelettique ne se propage pas aux cellules adjacentes.
Par contre, un stimulus qui excite une cellule du muscle cardiaque peut être transmis aux autres cellules de ce muscle par l’intermédiaire de jonctions lacunaires. Par conséquent, tout un ensemble de cellules reliées entre elles réagit comme une même entité en se contractant autant que possible, chaque fois qu’une seule cellule est stimulée. Mais cela ne signifie pas que toutes les contractions du muscle cardiaque soient identiques ; au contraire, elles peuvent varier considérablement selon les conditions qui prévalent au moment de la contraction.
.
Après l’excitation d’une cellule du muscle cardiaque, aucune autre excitation ne devrait se produire durant une période relativement longue appelée période réfractaire. Cette période apparaît avec évidence dans le cas des cellules ventriculaires du muscle cardiaque, puisqu’elle se prolonge jusque dans la phase de détente du cycle cardiaque. Cette période réfractaire relativement longue évite une tétanisation ou un spasme du coeur qui interromprait le flux sanguin et provoquerait la mort.
.
Le myocarde ne peut tirer du métabolisme anaérobique que des quantités négligeables d’énergie, c’est à dire d’ATP. L’approvisionnement constant en énergie, indispensable au muscle cardiaque pour maintenir son activité contractile, repose donc sur le métabolisme aérobique. C’est pourquoi un apport continu et substantiel d’oxygène est essentiel au myocarde qui reçoit un approvisionnement sanguin important des artères coronaires. Si l’individu est au repos, le myocarde tire la majeure partie de son énergie de l’oxydation des acides gras, et le reste de l’oxydation de l’acide lactique et du glucose.
Si l’activité s’accroît, pendant un exercice violent par exemple, le myocarde retire activement de l’acide lactique du sang coronarien et l’oxyde directement pour produire de l’énergie. Notons qu’au cours d’un exercice violent, les processus métaboliques anaérobiques des muscles squelettiques produisent de l’acide lactique qui est libéré dans le sang.
.
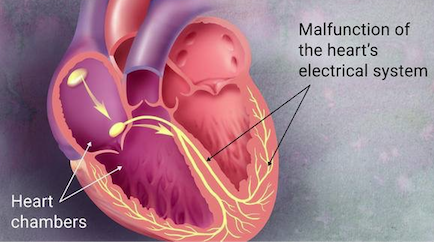
Tout comme certaines cellules des muscles lisses, quelques cellules du muscle cardiaque peuvent se stimuler d’une façon spontanée et rythmique. De plus, un influx stimulateur peut se propager d’une cellule à l’autre par le biais des jonctions lacunaires. Le muscle cardiaque est donc auto-extensible et il se contracte automatiquement, sans stimulation externe. Le muscle cardiaque contient des cellules spécialisées initiant les influx qui font battre le coeur, ainsi que des cellules spécialisées qui conduisent les influx dans tout le myocarde. Ce système conducteur coordonne le battement cardiaque, produisant une action de pompe efficace.
.
Comme toutes les autres cellules, les cellules du muscle cardiaque sont électriquement polarisées à cause d’une distribution inégale des ions de chaque côté de leur membrane cellulaire. Dans la paroi de l’oreillette droite, près de l’origine de la veine Cave supérieure, on trouve une petite masse de cellules spécialisées appelées « noeud sino-auriculaire » (noeud SA). Chez un adulte au repos, les cellules de ce noeud se dépolarisent spontanément et elles engendrent de 70 à 80 potentiels d’action à la minute.
.
.
L’influx engendré dans le noeud sinuso-auriculaire se propage d’une cellule à l’autre dans tout le myocarde des oreillettes et provoque leur contraction. Cependant les anneaux fibreux du coeur, qui entourent les orifices entre les oreillettes et les ventricules, ainsi que les orifices de l’aorte et du tronc pulmonaire, ne peuvent se dépolariser.. Par conséquent, l’influx stimulateur transmis aux oreillettes par le noeud SA ne peut se propager directement aux myocarde des ventricules ; il devra utiliser un système de conduction spécialisé.
Dans le septum interauriculaire, juste au dessus de la jonction entre les oreillettes et les ventricules, se trouve un autre groupe de cellules spécialisées du muscle cardiaque appelé « noeud auriculo-ventriculaire ». (noeud AV) Du noeud auriculo-ventriculaire, un faisceau de tissu musculaire se rend jusqu’aux ventricules. Il s’agit du faisceau de His. Le faisceau de His pénètre dans le septum interventriculaire où il se divise en deux branches, les branches gauche et droite du faisceau de His, qui descendent le long du septum. Ces branches distribuent aux cellules du myocarde ventriculaire leurs ramifications terminales, les fibres de Purkinge.
.
Quand l’influx stimulateur du noeud SA se propage dans le myocarde des oreillettes, il atteint le noeud AV. Après un délai d’environ 0,1 seconde, l’influx est transmis aux cellules des ventricules par l’intermédiaire du faisceau auriculo-ventriculaire et des fibres de Purkinje. Le délai de transmission de l’influx s’explique en partie par le fait que les cellules de cette zone sont relativement petites, et qu’elles transmettent lentement.
Ce délai est important dans la coordination du battement cardiaque parce qu’il permet aux oreillettes de se contracter et de refouler le sang dans les ventricules avant que ceux- ci ne se contractent. Contrairement à ce qui se produit entre les deux noeuds, la vitesse de conduction de l’influx entre le noeud AV et les ventricules, le long des fibres conductrices spécialisées, est plutôt rapide. Par conséquent, tout le myocarde ventriculaire est stimulé de façon presque simultanée, produisant une action de pompe vigoureuse et efficace.
.
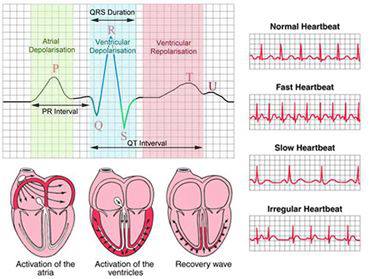
La principale fonction du coeur est de recevoir le sang sous faible pression et de le retourner dans les artères à une pression suffisamment élevée pour que celui-ci parcoure tous les vaisseaux et atteigne à nouveau le coeur. Pour fonctionner comme une pompe, le coeur répète successivement les deux phases dont nous avons déjà parlé :
1) La Systole qui est la phase de contraction qui expulse le sang des chambres du coeur.
2) La diastole qui est la phase de relâchement qui permet le remplissage sanguin des chambres.
.
Le cycle (révolution) cardiaque, comprend donc une période de relaxation et de remplissage (la diastole) suivie d’une période de contraction et de vidage (la systole). Bien que les oreillettes et les ventricules entrent en diastole et en systole, les deux termes s’appliquent, par convention, à la relaxation et à la contraction des ventricules.
.
Cette révolution cardiaque se matérialise en cinq étapes.
• Tout d’abord, comme tout cycle, on commence par une période de repos, la diastole, d’environ 0,4 seconde.
• Ensuite vient la contraction des oreillettes qui va permettre au sang de rentrer dans les ventricules, c’est la systole auriculaire qui dure 0,1 seconde. Les valvules auriculo-ventriculaires se sont auparavant fermées pour que le sang ne reflue pas.
• Vient ensuite une contraction ventriculaire qui permettra la répartition du sang dans le corps humain, cette contraction dure 0,3 seconde.
• Cette période est composée de deux étapes : la systole ventriculaire qui se suit d’une fermeture des valvules sigmoïdes.
• Enfin prend place un début de diastole.
Chaque cycle cardiaque dure environ 0,8 seconde. Il est important de réaliser que les valvules auriculo-ventriculaires sont toujours ouvertes, sauf durant la systole ventriculaire alors qu’au contraire, les valvules semi-lunaires ne se ferment que pendant la diastole ventriculaire. Cela permet au sang de s’écouler continuellement dans les oreillettes, puis jusqu’aux ventricules par les valvules auriculo-ventriculaires entrouvertes. En fait les ventricules sont remplis à 70% avant que les oreillettes ne se contractent. La systole auriculaire force une petite quantité de sang, environ 30% de la capacité ventriculaire à s’ajouter aux ventricules.
Il existe des courbes de pression différentes dans l’oreillette gauche, le ventricule gauche et l’aorte, nous ne ferons que les citer, les expliquer prendrait tout un chapitre qui n’est pas notre propos ici.
.
Chaque révolution cardiaque chasse le sang des ventricules pour l’envoyer dans les circulations pulmonaires et systémique. Le terme débit cardiaque désigne le volume de sang pompé par un ventricule en une minute. Lorsqu’il est question de débit cardiaque, on ne considère généralement que le ventricule gauche. Rappelons nous cependant que chaque ventricule pompe un volume de sang identique en une minute.
Le débit cardiaque est égal au débit systolique multiplié par le rythme cardiaque. Le débit systolique est le volume de sang pompé par un côté du coeur et par battement. Le débit systolique moyen est de 75 ml et le rythme varie entre 70 et 80 battements à la minute. Par conséquent, au repos, le débit cardiaque est de 5 à 6 litres par minute. Dans des conditions de stress, le débit cardiaque peut augmenter énormément, jusqu’à 30 litres par minute chez l’athlète entraîné. On appelle « réserve cardiaque » la différence entre le volume de sang que le coeur peut déplacer et celui qu’il déplace au repos.
Des changements dans le rythme cardiaque ou dans le volume sanguin systolique peuvent modifier le débit cardiaque. De façon générale, une augmentation de l’un ou de l’autre de ces facteurs augmente le débit cardiaque. Cependant, à de très hautes fréquence cardiaques (plus de 170 battements par minute), le débit cardiaque diminue.
.
L’influence du système nerveux autonome est le facteur le plus important dans le contrôle du rythme cardiaque. Le noeud sino-auriculaire et le noeud auriculo-ventriculaire sont particulièrement bien innervés par les neurones sympathiques et parasympathiques. Les oreillettes ont, elles aussi, une innervation sympathique et parasympathique.
Les ventricules sont innervés principalement par plusieurs neurones sympathiques et seulement par quelques neurones parasympathiques. La stimulation des neurones sympathiques augmente le rythme cardiaque. Une stimulation sympathique maximale peut presque en tripler la fréquence !
Les fibres parasympathiques innervent le coeur par l’intermédiaire du nerf vague. Le nerf vague droit innerve principalement le noeud sino-auriculaire et le nerf vague gauche le noeud auriculo-ventriculaire. La stimulation des neurones parasympathiques du coeur diminue le rythme cardiaque.
Ces neurones libèrent de l’acétylcholine, laquelle diminue la fréquence des influx du noeud sino-auriculaire et augmente le temps de conduction dans le noeud auriculo-ventriculaire. L’acétylcholine augmente la perméabilité membranaire aux ions potassium, ce qui entraine une surpolarisation et rend le tissu moins excitable.
Le rythme cardiaque est largement déterminé par l’équilibre entre les effets stimulateurs de la noradrénaline (libérée par les neurones sympathiques) et les effets inhibiteurs de l’acétylcholine (libérée par les neurones parasympathiques).
• Si les nerfs sympathiques du coeur sont inhibés, le rythme cardiaque diminue (à cause d’une activité parasympathique sans opposition)
• Si les nerfs parasympathiques sont inhibés, le rythme cardiaque augmente (à cause d’une activité sympathique sans opposition).
.
La quantité de sang expulsée d’un ventricule en un battement – c’est à dire le débit systolique – correspond à la différence entre le volume sanguin du ventricule à la fin de la diastole, juste au moment où la systole commence (volume télédiastolique) et le volume sanguin qui reste dans le ventricule quand les valvules semi-lunaires se ferment à la fin de la systole (volume télésystolique). Ce volume télédiastolique : Il dépend de la quantité de sang qui entre dans un ventricule pendant la diastole. Plus la diastole est longue, plus les ventricules mettent de temps à se remplir de sang.
.
Le volume sanguin qui revient des veines et pénètre dans un des côtés du coeur en un laps de temps donné a une influence déterminante sur le volume télédiastolique.
Le volume télésystolique dépend de la quantité de sang éjectée d’un ventricule pendant sa contraction. Le degré de vidage du ventricule dépend de la puissance de contraction ventriculaire.
.
La loi de Starling affirme que, dans certaines limites, plus le muscle cardiaque est étiré, plus sa force de contraction augmente. Par conséquent, si le remplissage ventriculaire produit un volume télédiastolique relativement important étirant la paroi ventriculaire, le ventricule se contracte plus vigoureusement et expulse un volume sanguin plus important que si le remplissage ventriculaire produit un volume télédiastolique plus faible n’étirant pas beaucoup la paroi ventriculaire.
Ce phénomène fournit au coeur un mécanisme inhérent d’auto-régulation qui lui permet d’ajuster son volume systolique à des volumes télédiastoliques différents. L’influence de l’étirement sur la force de contraction du muscle cardiaque contribue à assurer qu’à tout moment le coeur normal éjecte la même quantité de sang de chaque ventricule, même si certaines variations peuvent survenir au niveau des battements.
.
Dans des conditions normales, l’activité sympathique maintient une puissance de contraction ventriculaire d’environ 20% supérieure à celle que l’on aurait sans cette stimulation. Contrairement à l’activité sympathique, l’activité parasympathique a relativement peu d’effet sur lapuissance de contraction ventriculaire; une stimulation parasympathique maximale diminue d’environ 30% seulement la puissance contractile ventriculaire.
Enfin, n’oublions pas que les variations du rythme cardiaque sont également le fait d’influences hormonales et ioniques.
.
Ils sont de divers ordres.
Centre cardiaque : Les neurones des systèmes nerveux sympathiques et parasympathiques sont fonction d’un centre de contrôle : Le contrôle de ces systèmes antagonistes se fait au niveau du centre cardiorégulateur, situé dans le bulbe rachidien.
Exercice : Des efforts violents et soutenus prolongés entraînent généralement l’hypertrophie du muscle cardiaque et le grossissement des cavités ventriculaires, ce qui augmente le volume systolique. Comparé au coeur dont le volume systolique est plus restreint, le coeur qui a un volume systolique accru peut pomper la même quantité de sang à la minute en moins de battements.
Par conséquent, au repos comme à l’exercice, un individu en bonne condition physique peut fournir le même effort avec un rythme cardiaque plus faible que celui d’un individu en mauvaise condition physique. De plus le débit et la réserve cardiaque sont supérieurs chez une personne en bonne condition physique.
Température : Si le coeur est réchauffé, la fréquence des influx du noeud sino-auriculaire augmente : une augmentation de 1°C de la température corporelle augmente le rythme cardiaque d’environ 12 à 20 battements à la minute. Si le coeur est refroidi, le rythme cardiaque diminue et, ultimement, le coeur cesse de battre.
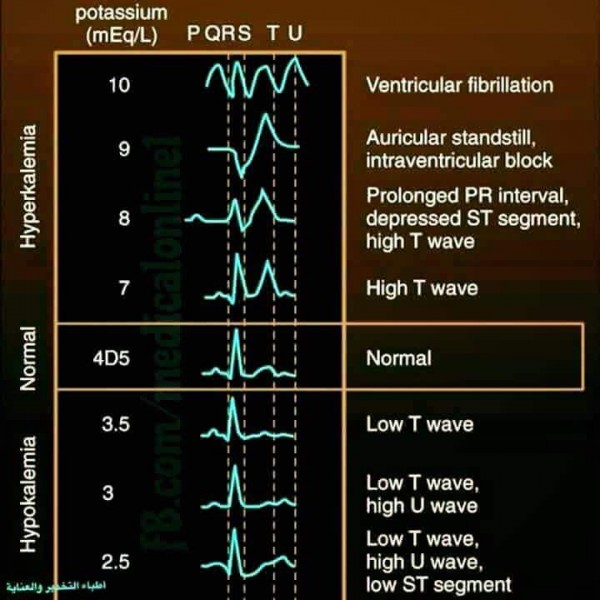
Ions : Les concentrations de divers ions inorganiques dans le sang et dans le liquide interstitiel peuvent influer sur la fonction cardiaque.
• Si la concentration d’ions Potassium est accrue substantiellement, le rythme cardiaque baisse, et le coeur devient extrêmement dilaté, flasque et faible.
.
.
• Si la concentration d’ions Calcium est trop élevée, le coeur se contracte de façon spasmodique, probablement à cause du rôle direct de ces ions dans le processus contractile.
• Une augmentation substantielle d’ions Sodium ralentit le coeur et réduit la fonction cardiaque, en interférant dans le rôle normal des ions Calcium dans le processus contractile. Il est cependant rare que les concentrations des ions Ca et Na augmentent suffisamment pour modifier considérablement la fonction cardiaque.
Catécholamines : L’adrénaline et la noradrénaline de la médullosurrénale augmentent à la fois le rythme cardiaque et la puissance de contraction et, bien que leur action soit minime et lente, elles peuvent s’avérer un appoint efficace de l’innervation sympathique cardiaque.
.
La circulation coronarienne :
L’irrigation fonctionnelle du cœur relève de la circulation coronarienne, la moins étendue des circulations de l’organisme. La contribution artérielle à la circulation coronarienne est assurée par les artères coronaires gauche et droite qui débutent à la base de l’aorte et entourent le cœur dans le sillon coronaire. Les artères coronaires fournissent au myocarde un apport sanguin intermittent et rythmique. Elles transportent le sang quand le muscle cardiaque est relâché, mais ils sont inefficaces au court de la contraction ventriculaire (image de l’éponge).
Après son passage dans les lits capillaire du myocarde, le sang veineux est recueilli par les veines du cœur, ces veine se réunissent en un gros vaisseau : le sinus coronaire.
Le cœur ne constitue que 1/200 de la masse corporelle mais utilise 1/20 du sang.
Entrave à la circulation artérielle coronarienne = grave. Angine de poitrine, douleur au niveau du sternum causée par une diminution de l’irrigation du myocarde. Le manque temporaire d’O2 affaiblit cellules myocardiques, mais ne les détruit pas. Obstruction ou spasme prolongé provoque un infarctus du myocarde.
.
Certaines maladies des valvules peuvent entraver la circulation du sang dans le coeur. Elles peuvent diminuer la quantité de sang expulsée d’un ventricule à chaque contraction et, par conséquent, forcer le coeur à travailler davantage pour maintenir un débit cardiaque donné.
.
La régurgitation valvulaire survient quand une valvule ne se ferme pas hermétiquement : le sang reflue dans la cavité d’où il venait. Les causes sont diverses, on notera les tissus cicatriciels lors de rhumatisme articulaire aigu (RAA), par exemple.
.
La sténose valvulaire est l’état dans lequel l’orifice d’une valvule devient si étroit qu’il empêche le flux sanguin de s’y écouler normalement. Là encore, des excroissances ou du tissu cicatriciel sur une valvule peuvent provoquer une sténose valvulaire et une régurgitation valvulaire. Dans bien des cas, les deux problèmes affectent une même valvule.
.
Elle traduit l’incompétence du ventricule droit à propulser normalement le sang qu’il contient vers l’artère pulmonaire et les poumons. Le sang s’accumule alors dans le système veineux, à l’origine d’oedèmes des membres inférieurs, d’un gros foie douloureux et d’un excès de liquide dans la cavité péritonéale (ou ascite).
.
Elle traduit l’incompétence du ventricule gauche (VG) à propulser normalement le sang qu’il contient vers l’aorte et la circulation systémique, avec stagnation du sang en amont dans les poumons (oedème pulmonaire), qui se manifeste par un essoufflement (ou « dyspnée »). A terme, l’incapacité du VG à faire son travail retentit sur les cavités droites surchargées et l’insuffisance cardiaque devient globale.
.
Elle se caractérise par l’incapacité d’un et parfois des deux côtés du coeur à se contracter avec une puissance suffisante pour assurer une circulation adéquate aux besoins corporels.
.
Lorsque la circulation sanguine dans les artères coronaires est entravée, les cellules musculaires de la région non irriguée meurent. Cet état est appelé infarctus du myocarde. Les régions du myocarde dont les cellules sont mortes ne peuvent se polariser et se dépolariser normalement.
.
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils