
.
Ils ne correspondent pas une névrose spécifique, ce sont des « états réactionnels transitoires ». Notion névrotique opposée à la notion de mélancolie qui est psychotique et délirante (pôle Poumon). Ces phases dépressives surviennent après une expérience vécue comme une frustration (deuil, rupture, échec). Ils surviennent toujours dans des situations qui réactualisent un sentiment d’insécurité (qui est toujours plus ou moins refoulé et que jusque là, le sujet avait réussi à compenser).
.
C’est une maladie fréquente : 5% de la population, 15% des hospitalisés, 4 fois plus de femmes, plus souvent entre 20/35 ans ou après 55 ans.
Toute personne normalement constituée passe par certains de ces états, à l’occasion d’épreuves de la vie :
Mais c’est le fait de souffrir simultanément et sur une longue période de signes multiples qui pousse au diagnostic d’une authentique « maladie ». C’est alors que le médecin peut envisager une prise en charge médicale par psychothérapie, par médicaments ou par hospitalisation. Mais certaines personnes ne voient pas la dépression comme une maladie …
.
Ce syndrome représente 10 à 15% de la clientèle des omnipraticiens, 20 à 30% de celle des psychiatres. Une étude américaine récente concernant le traitement des dépressions met en évidence les faits suivants :
–> les thérapies cognitivo-comportementales (approche directive ayant pour but de corriger les schémas de pensée, des comportements, des croyances faussées) ont 60% d’efficacité en 16 semaines et un taux de rechute faible,
–> le traitement antidépresseur classique donne aussi 60% d’efficacité en 16 semaines, alors que le placebo se contente de 30% d’efficacité dans le même temps.
Le sujet est pris dans d’engrenage névrotique type : frustration, agressivité, culpabilité, crainte de perdre l’estime et l’affection d’autrui. Les sujets ayant souffert une carence dans la première relation maternelle, présentant un sentiment permanent d’insécurité dans la relation avec les autres sont les plus susceptibles de faire une dépression de ce type en cas d’expérience traumatisante, stressante.
.

.
Description clinique :
On observe 3 symptômes essentiels : les idées dépressives, la fatigue et le sommeil perturbé.
1 – Les idées dépressives : le sujet se met à considérer les évènements de sa vie comme insurmontables, il se retire de la lutte et par conséquent échappe à l’angoisse de la confrontation, d’absence d’estime de soi. Il ouvre la porte à l’éventualité suicidaire.
Le sujet est dans un système permanent d’accusation à l’égard des autres, son avidité affective prend rapidement un caractère tyrannique (plaignez moi, réconfortez moi !). Les réactions de l’entourage seront déterminantes pour l’évolution de la situation. Les paroles de réconfort, les assurances d’assistance améliorent souvent l’issu du tableau, mais ce n’est pas assuré. De toute façon, le fond de dépression étant toujours lié à une blessure narcissique, le besoin de revalorisation est immense !
2 – La fatigue : anorexie, fatigue sexuelle (impuissance), hypotension et toute activité est difficile
3 – Le sommeil de mauvaise qualité : problème toujours présent dans la dépression névrotique, réveils dans la nuit, cauchemars.
.
Trois issues à cette dépression :
.

.
Un autre exemple de l’intérêt du rapprochement « orient-occident », à travers l’homéopathie diathésique est le syndrome dépressif (YU ZHENG), tableau clinique où la MTC distingue cinq affections différentes :
—> Le « burn out » (GAN YU) d’origine Foie :
—> Le « vide de Sang du cœur et de Qi de la Rate » (XIN PI LIANG XU), le patient s’agite, débordé d’informations :
Argentum nitricum … hypochondriaque obsessionnel
—> Le « vide de Sang et de Yin du Cœur » :
—> Le « Rein et le Cœur ne communiquent plus » (XIN SHEN BU JIAO) :
— Le « vide du Yang des Reins » (ZHI – l’âme du Rein = capacité réalisatrice) :
.

.
Ci dessus, BNS typique d’un état dépressif : bilan hypofloculant (chronicité) avec test AURUM au plus bas. La plante proposée par le calcul : Hypericum perfolatum 1 DH (le Milleperthuis) a la propriété d’agir positivement sur le taux des neurotransmetteurs.
On pourra bien sûr compléter cet exploration en réalisant conjointement un BNT (bilan urinaire des neuro-transmetteurs)
Si vous souhaitez réaliser un BNS12 ou 24 et/ou un BNT, cliquez sur ce lien : www.mybiobox.com
.
1/ Action sur la psyché : l’action la plus évidente est d’aller consulter une “psychologue” qui vous aidera à mettre des mots sur vos émotions. La phase de dépression pouvant marquer le besoin de sortir d’un “temps de pression”. Elle aurait été comme une parenthèse nécessaire pour se reconstruire après un temps difficile.
2/ Action sur l’appétit : les déprimés n’ont pas forcément faim. Ils se laissent parfois mourir à petit feu. Pour éviter cet écueil, vous pouvez tenter de prendre un petit déjeuner protéiné dès le matin. Ces aliments vous aideront aussi à produire des neurotransmetteurs.
3/ Action sur le corps et l’énergie : la dépression a des effets délétères sur le corps. Si votre âme est en peine, prenez le plus soin possible de votre corps. Faites-le bouger. Promenez-vous en forêt, faites du sport, du jardinage, de la marche, des activités qui mettent vos membres en mouvement et laissez vos idées de côté.
4/ Action sur les hormones : le BNS vous aidera à choisir la plante riche en phythormone qui vous convient le mieux. Par exemple, le millepertuis (ou herbe de la St Jean) est connu pour ses effets positifs sur la dépression légère.
5/ Action sur les yeux et la perception des choses : allez vers la lumière ! Exposez-vous au soleil ou à la lumière du jour. En clair, sortez ! La lumière vous réveille et joue également sur vos systèmes de communication nerveux et endocrinien.
.
Micronutrition : ZENIUM … est à base de Millepertuis (Hypericum). Il contribue :
.
D’autres compléments alimentaires pourront être utilisés en fonction des résultats du profil d’activité des Neuro-transmetteurs qui peut s’avérer utile pour quantifier le niveau des tensions.
.
Après 60 ans = dépression d’involution : anxiété + dépression + hypochondrie. Ils se sentent « finis ». Cette dépression revêt différents masques dont les plus fréquents sont les douleurs psychosomatiques ou l’hostilité.
.

.
Le cas particulier de la dépression bipolaire ou « psychose maniaco-dépressive » … est traité dans un chapitre spécifique.
.
NB. Il existe partout des associations de soutien aux dépressifs, que vous pouvez contacter par mail (ex. en Suisse : www.ge.ch/depression) ou téléphone (ex.: 022 305 45 45 à Genève).
.
C’est tout le paradoxe de nos relations avec les autres : elles sont à la fois nécessaires, positives et négatives.
Elles nécessitent des réparations régulièrement et des ajustements constants mais elles restent absolument nécessaires.
Comme dit le poète anglais du 17e siècle, John Donne : “Nul homme n’est une île entière en elle-même”
.
Cas clinique : Il y a différents types de dépression !
Le jour où Marie comprit que quelque chose n’allait pas, elle se décida à voir son médecin. Après plusieurs rendez-vous où il n’expliquait pas sa prise de poids, ses insomnies et son désespoir permanent, il lui a diagnostiqué une dépression : Vous faites une dépression. Une dépression assez grave. Ne vous inquiétez pas, avait-t-il ajouté. La dépression, c’est surtout une question de chimie. Si vous allez mal, c’est parce que votre taux de sérotonine dans le sang est trop faible. Et on peut le faire remonter.
Sur son conseil, Marie a donc pris des inhibiteurs sélectifs de recapture de la sérotonine (ISRS) pendant plusieurs mois. Les ISRS (Prozac, Paxil, Celexa …) sont les antidépresseurs les plus communs ; ils servent à faire remonter le taux de sérotonine dans le sang. Pourtant, alors que ses taux de sérotonine remontaient en flèche, Marie n’allait pas mieux. En fait, avec le temps, les choses avaient empiré. Elle avait repris du poids et ne dormait toujours pas. Elle restait amorphe et n’avait plus goût à rien. Déprimée, isolée et incapable de travailler, elle avait dû mettre un terme à son activité d’auxiliaire de vie.
Pour ceux qui connaissent la dépression, vous savez que c’est une maladie qui s’autoalimente. Ses conséquences (isolement social, prise de poids, négligence de soi, problèmes de sommeil, absence de joie et de motivation) deviennent ses causes, et entraînent les malades dans une spirale infernale dont il est très compliqué de sortir.
Mais la chance finit par sourire à Marie. À quelques mètres de son appartement, qu’elle ne quittait presque plus, s’ouvrit un cabinet de naturopathie. Un peu par hasard, Marie prit rendez-vous quand elle comprit que les antidépresseurs n’avaient AUCUN effet sur elle. Après une anamnèse, une analyse sanguine (BNS et Bilan des neurotransmetteurs), Ce praticien se posa une question que le médecin de Marie ne s’était jamais posée : et si c’était la dopamine ?
Ce n’était pas un problème de sérotonine. En fait, ses taux de sérotonine étaient même au-dessus de la moyenne, comme en attestaient chacune de ses prises de sang. C’était un déficit important en dopamine, l’autre neurotransmetteur qui détermine l’humeur… que la médecine conventionnelle néglige bien trop souvent.
Les programmes de la faculté de médecine ne sont pas actualisés quand il le faudrait, les ISRS sont un marché tellement lourd qu’il pèse de tout son poids sur les prescriptions… En revanche, je peux vous dire que Marie a suivi, sur le conseil de Nicolas, un protocole naturel à base de L-tyrosine (un acide aminé qui influe sur l’humeur) et de plantes adaptogènes (rhodiole et ginseng en tête).
En quelques semaines, Marie a retrouvé la forme et l’humeur suffisantes pour travailler. Elle a fini par perdre tout le poids qu’elle avait pris, et a dormir correctement. Le médecin de Marie avait raison sur un point : c’était une question de chimie. Encore fallait-il savoir y répondre.
Cette petite histoire montre à quel point il est facile de se faire piéger par une erreur de diagnostic. Elle témoigne aussi de l’importance des neurotransmetteurs (comme la dopamine et la sérotonine) dans l’humeur, et plus largement dans la personnalité.
.
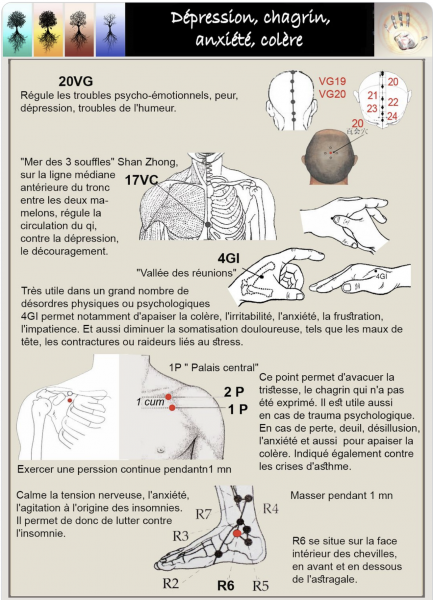
La MTC peut avoir aussi un bon effet :
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils