
.
Jusqu’au milieu du 20ème siècle, la vérité médicale était celle qui sortait de la bouche des « maîtres ». La résolution d’un problème clinique et la décision thérapeutique afférente étaient fondées sur des savoirs physiopathologiques et une certaine expérience clinique, qui pouvait varier selon les universités, les pays (ainsi, depuis le moyen-âge, les étudiants en médecine avait pour pratique de faire une sorte de tour d’Europe pour comparer les usages des différents hôpitaux visités). Née dans les années 1980, au Canada, l’Evidence Based Medicine (EBM) est un changement de paradigme imposé par l’apparition en médecine des essais contrôlés, puis des méta-analyses. Dans cette approche, la décision médicale n’est plus fondée sur l’avis d’un expert, mais sur l’utilisation de données « objectives » fournies par des essais cliniques de méthodologie convenable.
.
.
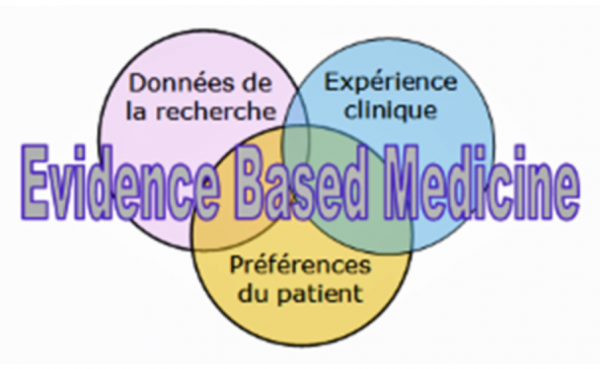
C’est une démarche explicite de recherche, d’évaluation et d’utilisation des meilleures preuves récentes disponibles pour résoudre un problème clinique précis. Classiquement, elle suit quatre étapes :
.
L’EBM à trouvé, dès les années 1990, de multiples applications dans la rationalisation de la prise en charge médicalisée : quel type de patient pouvait bénéficier d’un traitement ?, quels en sont les bénéfices et les risques (1) ?. C’est dans le champ cardio-vasculaire que les travaux ont été les plus nombreux. L’arrivée des bêtabloquants dans le post-infarctus et des inhibiteurs de l’enzyme de conversion dans l’insuffisance cardiaque, la démonstration du bénéfice d’un traitement anti-HTA dans la réduction des AVC et la prévention de l’infarctus du myocarde, les promesses des hypolipémiants (?!) : voici ce que l’EBM a apporté dans le cadre des essais cliniques comparatifs, en double aveugle avec leurs méta-analyses.
.

.
« L’EBM concentre tous les biais de l’industrialisation du savoir, en disqualifiant toute opportunité de nouveauté ! » dr. L. Fouche, med. anesthésiste à l’IHU-Marseille.
.
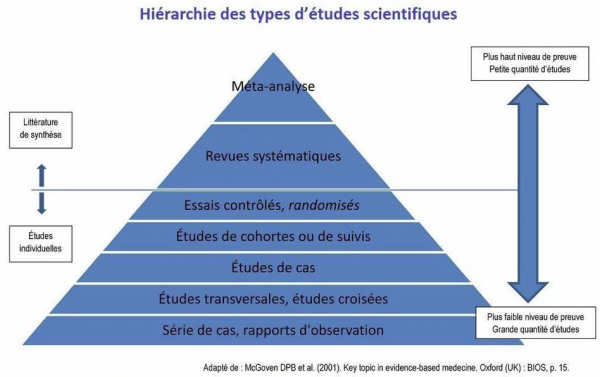
Même chez les classiques, les critiques n’ont pas manqué. Celles-ci mettent l’accent sur les limites intrinsèques de ses éléments de base, à savoir la qualité des études cliniques (divers biais, sélection des populations …) et des méta analyses (bien-fondé des regroupements d’études, pertinence clinique des résultats …). Aujourd’hui, les études cliniques sont devenues géantes. Comme l’efficacité thérapeutique n’est plus jugée par rapport à un placebo, mais par comparaison à un traitement de référence (donc, les différences sont bien plus faibles), ceci exige des effectifs de plus en plus importants et donc de grandes études multicentriques d’homogénéité parfois douteuse !
.
L’étude ALLHAT, méga essai qui incluait plus de 40 000 patients, en est un exemple. Son effectif était tel que, statistiquement, elle pesait d’un poids énorme sur toute méta analyse. Mais elle soulève des critiques considérables (choix méthodologique, stratégie d’association, respect des groupes, interprétation des résultats …). Alors que cette étude plaide en faveur de l’usage d’un thiazidique, l’étude LIFE, sur le même sujet, a mis en avant les avantages d’un Sartan, et que pour l’étude ANBP2, parue presque simultanément à ALLHAT, c’est un IEC qui remporte la palme ! Ces résultats sont pour le moins déroutants, d’autant que la méta-analyse, considérée comme le « gold standard » ne résout pas les problèmes méthodologiques posés par ces grandes études aux résultats discordants.
.

.
La dictature statisticienne de ces méta-analyses nous est à présent opposée comme une vérité absolue, sur laquelle tous les médecins devraient fonder leur choix thérapeutique. Or, il est indispensable d’en faire d’abord une analyse critique, car la qualité d’un édifice repose sur celle de ses matériaux.
.
Nous, qui avons une vision un peu décalée des habitudes du monde médical, ne sommes pas dupes de la vision réductionniste que les grands laboratoires veulent nous imposer. Les facteurs intervenant dans l’état de santé des gens sont multiples : environnement social, familial, contraintes psychoaffectives diverses, habitudes alimentaires, équilibre dynamique des métabolismes organiques, antécédents immunitaires … Tout ceci réduit à un diagnostic nosologique et à l’action comparée de deux ou trois molécules ! On imagine sans peine à qui profite la falsification. Pire que tout, cette approche « basée sur les faits », qui s’avère lourde et coûteuse, exclue en pratique la théorisation des problèmes (ce qui est la caractéristique limitante de ces approches « bottom-up »). Nous lui préférons les approches systémiques (« top-down »), qui s’appuient sur l’étude théorisée des interactions des différents niveaux de régulation et se vérifient par des études de cas.
.

.
Dans un article récent (3), les auteurs développent les avantages que pourraient apporter les « médecines intégrées » au système d’évaluation médical américain. Ils donnent comme exemple de biais des études en double aveugle, celui qui consiste à la sélection de patients sur un diagnostic insuffisamment précis. Si celui-ci est assez vague, par exemple « angine érythémato-pultacée », l’utilisation d’un antibiotique se révèlera décevante (car les 2/3 de celles-ci sont virales et de plus le spectre d’action de l’antibiotique étudié ne convient pas forcément à celles qui sont bactériennes …), donc à peine plus efficace que le placebo, d’autant que l’antibiotique induira des phénomènes d’allergies et d’intolérance … La conclusion de cette étude « scientifique » pourrait être : « les antibiotiques ne sont pas efficaces dans l’angine !«
.
.
Pour y voir plus clair en médecine, que faut-il faire alors ?. Leurs propositions sont simples : étudier les propriétés émergeantes des systèmes complexes (car le tout est supérieur à la somme des parties) et pour ce faire, s’appuyer sur les études de cas (observational studies), qui se sont montrées parfois supérieures (2) à de larges études randomisées.
http://www.ted.com/talks/ben_goldacre_what_doctors_don_t_know_about_the_drugs_they_prescribe.html
« Any intelligent person can study medical literature and understand when or when not to use various treatments. What is so difficult, even for a skilled physician, is to apply this knowledge in individual cases. For those who know nothing about the fundamental of healing and treat it casually and talk a lot, nothing seems difficult. They don’t think there is any illness that requires careful deliberation. The common run of people thinks medicine can be learned quite easily, whereas it is really extremely difficult to master even for a conscientious physician » Maimonides (1135 – 1204).
.
……………………………………………… Remarques :
Cet article a été écrit il y a une quinzaine d’années, quand était apparu sur mon bureau le petit livre intitulé « Références médicales opposables« , où était détaillé, pour chaque affection, les examens susceptibles d’être demandés, ainsi que les traitements à préconiser. A l’époque, je travaillais sur la mise au point de systèmes experts et, fort de cette petite expérience informatique, je comprenais déjà bien vers quoi on allait progressivement mener le corps médical !
.
L’EBM apparait à présent comme une sorte « d’horizon intellectuel indépassable » et tout ce qui ne rentre pas dans ces « bonnes pratiques » (Guide lines) devient suspect et rapidement disqualifié ! Dès que j’évoque le mot homéopathie, la quasi-totalité des jeunes confrères – sans rien connaitre au sujet – m’oppose une méta-analyse de 160 articles qui démontrent que cela ne fonctionne pas !
.
Lisez les deux articles joints écris par Kauffman et al. sur la complexité. Ils montrent en particulier que « la méthode en double aveugle » est peu performante quand il y a plusieurs diagnostiques possibles. On le savait, mais ici c’est démontré rigoureusement. Très important pour argumenter contre les soi-disants détenteurs de la vérité :
Searching the Clinical Fitness Landscape_Kauffman
Transforming Medicine_ A Manifesto _ worldVIEW_Kauffman
.

.

.
………………………………………………. Le problème s’aggrave :
Pourra-t-on encore se renseigner, lire et discuter de santé sur internet ?
90 % des informations qui circulent sur Internet passent par Google et Facebook. Longtemps ces services sont restés neutres, laissant leurs utilisateurs librement consulter les sites. Les choses sont en train de changer dans le domaine de la santé. Google fait de plus en plus de sélection pour ne présenter que certaines informations de santé sur les premières pages : OMS (Organisation mondiale de la santé), Agence européenne du médicament (EFSA), FDA (agence fédérale américaine de la santé), Mayo Clinic (un centre hospitalier très prestigieux aux Etats-Unis).
.
Quant à Facebook, c’est la même chose : il est de plus en plus difficile de partager avec vos amis les articles que vous souhaitez sur la santé. Ils ont fermé du jour au lendemain des pages de santé alternative, pourtant suivies par des millions de personnes. Ils ont annoncé ce mois-ci que les groupes « anti-vaccins » ne seraient plus trouvables sur leur moteur de recherche, sachant que vous êtes classé « anti-vaccination » dès que vous discutez l’intérêt d’un vaccin ou d’un adjuvant comme l’aluminium.
.
Amazon a retiré de son catalogue de vidéos le film « Vaxxed », Youtube a démonétisé plusieurs vidéos connues sur ce thème. Même le site de partage d’images Pinterest a bloqué toutes les recherches liées aux problèmes de la vaccination !!
.
Il y a cependant d’innombrables sites d’information sérieux qui font eux un excellent travail, même s’ils ne disent pas toujours exactement la même chose que l’OMS. La médecine est un terrain compliqué, en évolution permanente. Toute approche autoritaire et dogmatique doit être bannie, le débat et la confrontation des points de vue, encouragés.
.
L’existence de certains « sites poubelles » sur la santé ne justifie pas que tous ces bons sites alternatifs soient écartés et disparaissent des moteurs de recherche, ou ne puissent plus se faire connaître sur Facebook. L’existence de personnes disant des choses stupides ou exagérées sur les risques liés à la vaccination ne justifie pas de bloquer l’accès à tout site informant d’accidents ou d’interrogations sur la vaccination.
.
Le problème des organisations gouvernementales de santé, c’est qu’elles sont là pour donner des consignes générales. Qui dit généralisation, dit simplification. On établit des « politiques de santé publique », des « protocoles applicables », optimisés non pour convenir à tout le monde… mais au plus grand nombre. Ce qui est très différent.
.
On fait des calculs « coûts/bénéfices » en partant du principe qu’il y aura toujours un « taux de déchet » incompressible. « On ne fait pas d’omelette sans casser des œufs » pourrait être leur dicton, sauf que ces œufs qu’on casse sont des vies humaines.
.
De plus, ces organismes obéissent à des logiques politiques, médiatiques. Ils sont obligés de répondre aux grands mouvements de panique qui s’emparent régulièrement de l’humanité, en montrant qu’ils sont capables de se « mobiliser », de « faire face », puisque c’est ce qu’on attend d’eux, même s’ils savent que leur mobilisation ne sert à rien (s’ils ne le faisaient pas, ils risqueraient de se voir privés des budgets qu’on leur alloue).
.
Le résultat, c’est que leur agenda est déterminé par les gros titres des journaux, des slogans politiques, pas par les menaces réelles. Ils consacrent des sommes faramineuses à certaines maladies, en délaissant d’autres qui font pourtant des centaines ou des milliers de fois plus de victimes. Exemple : Ebola (20 000 morts en cinq ans) plutôt que la gastro-entérite (un million de morts chaque année) ; la rougeole (3 morts en France en 2018, dont au moins un cas de personne très immunodéprimée) contre l’asthme (1 000 décès chaque année) ; la grippe aviaire (zéro mort) plutôt que la tuberculose (1,8 million de morts par an, dont 190 000 de tuberculose résistante aux antibiotiques) !
.
Néanmoins, je ne suis pas inquiet pour l’avenir. Après tout, une censure de Google et Facebook sur la « santé alternative » ne fera que nous faire revenir à la situation d’il y a quelques années, quand la plupart des gens avaient pour seul interlocuteur leur médecin de quartier. La vie était-elle impossible pour autant ? Non. Ceux qui voulaient savoir pouvaient savoir. Il y avait déjà de très nombreux livres, revues, colloques, salons, qui existaient. Bien sûr, ce n’était pas gratuit et aussi facile d’accès qu’Internet. Et il fallait en général payer un petit quelque chose. N’empêche. Je ne sais pourquoi, je repense souvent à cette époque avec tendresse. Ce n’était pas si terrible. Il y avait aussi, peut-être, une authenticité, une qualité humaine qui s’est un peu perdue.
.

.
Certes, les remèdes étaient moins en pointe, les compléments alimentaires s’achetaient en vrac dans des sacs en papier. Et pourtant, je ne sais pourquoi, j’en garde de bons souvenirs. Tout ça pour dire que Google et Facebook peuvent faire ce qu’ils veulent. Si un jour nous ne pouvons plus exister sur Internet, nous nous retrouverons sur les marchés !
.
Question au dr. Louis Fouché (médecin-anesthésiste réanimateur à l’AP-HM de Marseille) : Est-ce que vous pensez que l’Evidence Based Medecine (EBM) fait partie du problème?
Oui, effectivement. Il y a dix ans je suis allé à une conférence de sociologie du travail au Collège de France et un économiste de la santé était venu parler d’évaluation en santé, au nom de la Haute autorité de santé. Il a commencé son propos en disant: Nous (sous-entendu économistes de la santé) nous sommes là pour liquider le modèle artisanal de la médecine. Nous sommes là pour mettre en place un modèle industrialisé, évalué, rationalisé et rentable de production et de consommation de biens et de services de soins standardisés.
Donc le mandat des tutelles de santé aujourd’hui n’est pas de faire du sur-mesure entre chaque patient et chaque soignant, c’est de faire un système industriel de production et de consommation de masse. Un marché, et rentable s’il vous plait. A partir du moment où vous avez dit ça, ça veut dire que les outils de création du savoir eux-mêmes vont répondre aussi à cet impératif.
L’EBM est un outil industriel, rationalisé, évalué de production et de consommation du savoir médical standardisé. Mais comme tout processus industriel, il va toujours produire la même chose. A savoir une réponse sûrement très pertinente entre une chimio A et une chimio B dans un lymphome, mais incapable de fournir une réponse dans le cadre d’une épidémie. En sciences, ce sont toujours une minorité de gens, d’abord considérés comme des fous, puis comme des héros, qui sont parvenus à trouver des solutions différentes de ce qui semblait établi comme vérité.

Question: Il semble également qu’il soit devenu difficile de se fier aux publications scientifiques?
Kamran Abassi, éditeur en chef d’une prestigieuse revue, le British Medical Journal, a écrit un bel éditorial sur le sujet: Covid 19: Politization, corruption, and suppression of science… Aujourd’hui, beaucoup de gens ne publient pas parce qu’ils veulent trouver de la science, mais parce que sinon ils meurent. Le fameux publish or perish. Sans s’en rendre compte, on ne publie pas tant pour ce qu’on va produire ou essayer de défricher de savoir, que pour faire toujours un peu plus de tout ce que vous avez déjà fait, dans le but de faire avancer sa carrière.
«L’industrie pharmaceutique est rodée à la fabrique de l’ignorance»
D’autre part, l’EBM est devenue d’une telle complexité techno-administrative que seules les très grosses structures, les CHU par exemple, ou les consortiums pharmaceutiques restent seuls capables de produire des études. Mais eux-mêmes sont sujets à ce qu’on appelle des conflits d’intérêts. Ceux-ci, dans l’histoire du Covid, sont absolument phénoménaux. Ils se comptent à plusieurs milliards d’euros. Il suffit de prendre en compte le marché du vaccin, du traitement précoce, du traitement tardif du Covid long… Bref, l’outil a été totalement frelaté par tant de conflits d’intérêts.
Le fait que l’industrie pharmaceutique passe son temps à injecter, dans la publication scientifique, des études bidons, frelatées et contradictoires n’est pas nouveau. Cela a été rapporté avec l’industrie du tabac, notamment. Celle-ci a réussi, pendant plus de 80 ans, à maintenir que le tabac n’était pas nocif, que même les femmes enceintes pouvaient fumer. Ça, c’est la fabrique de l’ignorance. Justement par l’EBM. C’est une pratique à laquelle l’industrie pharmaceutique est aujourd’hui extrêmement rodée, grâce au doute qu’elle sait faire naître.
.
Ce qui est en train d’apparaître, c’est que l’Evidence Based Medecine se dérobe sous nos pieds. Elle n’est pas capable de dire la vérité de ce que serait un traitement efficace dans le Covid. Il faut revenir à la clinique; au lit du patient. D’ailleurs, il s’est passé quelque chose de très intéressant épistémologiquement pendant cette crise et qui avait déjà cours dans d’autres domaines: c’est la mutualisation de l’expérience empirique de terrain. Ce que je veux dire par là, c’est qu’Internet a permis de mettre en réseau énormément d’expériences diverses, un foisonnement de possibles qui vous donnent une petite image du réel. Pour moi, il s’agit d’un changement majeur. Car on va vers une médecine qui va ressembler à du peer reviewing citoyen globalisé.
.
Bibliographie :
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils