
.
Les médicaments allopathiques sont des molécules simples, agissant sur des chimismes connus : produits à l’action assez ciblée (spectre étroit des « principes actifs »). Il n’existe pas par exemple de remèdes « du foie » !
.

.
Les remèdes biologiques au contraire sont des médicaments complexes à effet systémique organique (ex.: Sérocytols) et/ou métabolique (ex.: homéopathie). Il est donc difficile de les comparer et encore plus de les opposer ! Cependant quelques homéopathes indiens s’y sont risqués, par analogie d’effets, exemples :
.
Les BNS, dont les « tests larges » fournissent une image globale et dynamique de la situation immunitaire et métabolique du patient, sont peu perturbés par la plupart des remèdes allopathiques (sauf toxiques : hypolipémiants, chimiothérapie …). Ceci démontre bien l’impact ponctuel et momentané de ces traitements, qui font ponctuellement merveille dans les situations aiguës (à l’hôpital par exemple), mais échouent lamentablement à contrôler les situations pathologiques chroniques ou complexes.
.
Un médicament allopathique va agir par sa présence chimique (nombre de molécules dans le milieu). Dans le cas des remèdes biothérapiques, l’effet va varier selon le type de remède (alimentaires, physiologiques ou toxiques) et la concentration utilisée :
.
Rappel des principes de prescription de l’homéopathie diathésique : les situations de plénitude et d’insuffisance allant généralement de pair (au sein de tissus parfois différents), la thérapeutique idéale consistera à associer une haute dilution d’un remède toxique et une basse dilution d’un remède alimentaire (les Nosodes s’adressent spécifiquement aux situations bloquées et se prescrivent en premier). Une telle façon de faire permet d’éviter l’aggravation initiale, classique inconvénient du traitement homéopathique.
De même, il ne faut pas confondre l’opothérapie substitutive (cas des traitements « anti-âge » hormonaux), qui peut conduire à une paresse de l’organe cible et l’organothérapie micro-dosée (Heel) ou la sérothérapie aux effets stimulants.
.

.
Les médicaments allopathiques ont – en outre – tous des effets secondaires indésirables, qui vont de l’éruption bénigne transitoire à des lésions graves (ex.: anémie aplasique, syndrome de Lyell …), nous sommes bien placés pour le savoir ! D’ailleurs, dès qu’un patient présente un symptôme curieux, que rien n’explique logiquement, il faut se saisir du Vidal (compendium) et lire attentivement la rubrique des effets divers induits par ses traitements en cours : dans 2/3 des cas, vous avez la solution !
.
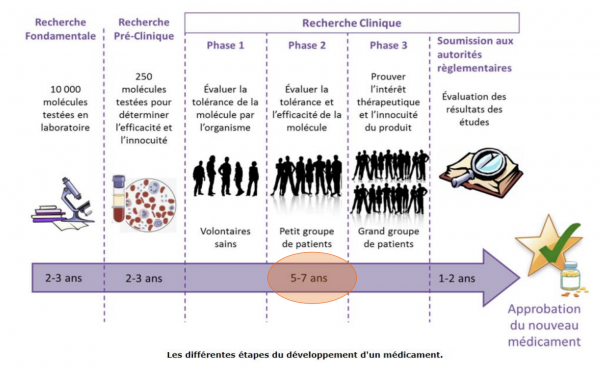
Difficultés pratiques d’utilisation de la pharmacopée actuelle :
.

.
On observe en Europe des compendiums d’environ 10 000 « médicaments », alors qu’il n’existe qu’une centaine de principes actifs ! De plus, ceux-ci subissent un turn-over permanent :
.
Actuellement, on observe en outre que :
.
Les entreprises pharmaceutiques réalisent aujourd’hui des chiffres d’affaires proprement pharaoniques. En 2015 :
.

.
Le mécanisme d’action des remèdes allopathiques relève :
.
Interactions médicament-récepteur :
On obtient, selon le mode d’action des médicaments, certains types de courbes dose-réponse, avec un certain plafonnement de l’effet en fonction de la dose (récepteurs saturés). En pratique, il convient de rapporter la réponse en fonction du logarithme de la concentration du médicament.
.

.
Absorption, distribution et excrétion des médicaments :
La plupart des médicaments sont absorbés par voie orale et doivent passer la barrière gastro-intestinale pour atteindre la circulation sanguine. Le rendement de ce mécanisme d’absorption dépend de nombreux facteurs, surtout de la liposolubilité des remèdes. Ces médicaments pénètrent au niveau de l’intestin grêle, puis dans la circulation porte et certains sont métabolisés par le foie (premier passage). On parle de « biodisponibilité » pour préciser la proportion du médicament qui atteint la circulation systémique (ex.: 40%: si on donne 1 gr. du produit, le produit réellement actif ce sera 0.4 gr.). Le filtre hépatique ou le filtre rénal éliminent le pourcentage non utilisé (ex: 90% d’une pilule contraceptive est accumulé dans le foie, puisque la biodisponibilité est de 10%). On utilise parfois des pro-médicaments inactifs, jusqu’à ce qu’ils soient métabolisés par l’organisme (ex.: L.Dopa).
.
Lorsque le médicament est administré par voie intraveineuse, il est rapidement distribué dans les tissus. La concentration sanguine diminue alors selon une courbe exponentielle, le remède étant éliminé par filtration glomérulaire (surtout pour les hydrosolubles) ou métabolisation hépatique (avec ou sans élimination biliaire). L’inhalation, les administrations cutanées, sublinguales ou rectales, évitant aussi la circulation portale, ont des dynamiques identiques.
La distribution dépend :
.
En pratique, on observe donc plusieurs phénomènes :
1er phénomène qui va limiter l’efficacité d’un médicament : le plafonnement de l’effet, quelque soit la quantité que l’on donne (asymptote effet/dose), parce qu’il y a une saturation des récepteurs (vu plus haut).
.
2ème phénomène: tous les systèmes biologiques sont thermostatés (par feedback ou autorégulation). Donc à forcer un système avec un médicament, on n’aura pas l’effet maximal, puisque le corps va tout de suite répondre pour contrecarrer: effet d’échappement au traitement (cas des hypotenseurs, où avec le temps, on est obligé d’augmenter les doses ou d’associer plusieurs remèdes !).
.
3 ème phénomène: la limite de toxicité a une unité: la « Dose Létale 50 » (on prend 100 souris: et la DL50 c’est la dose pour laquelle 50 souris sont mortes). A l’inverse, au-dessous d’une certaine quantité, il n’y a pas suffisamment de molécules pour que l’effet recherché soit enclenché.
L’intervalle entre l’efficacité et la toxicité, c’est l’intervalle de posologie du médicament. Parfois cet intervalle est réduit et donc le médicament très délicat à manier, ex: la colchicine (anti-goutteux : surveiller l’apparition de diarrhées chez le patient) et la digitaline (il faut des électrocardiogrammes répétés pour surveiller le patient).
.

.
4ème phénomène : synergie et antagonisme. Avec 3 médicaments différents, on ne sait plus ce qui se passe (AFSSAPS dixit) ! Donc, les laboratoires ont crée des associations fixes (optimisées avec 2 remèdes, dont on connait les interactions).
.
.
Il existe quelques grandes « classes » de médicaments que nous allons étudier successivement …
.
Les avancées actuelles de la pharmacologie …
Les chercheurs commencent à se pencher sur les effets secondaires des médicaments (2 siècles après Hahnemann !). Mené à grande échelle, ce recyclage augure d’intéressants développements. Ainsi, l’équipe d’Annie Chiang et Atul Butte (université de Stamford, USA) a croisé deux bases de données disponibles gratuitement sur internet : celle que recense les effets de 2022 médicaments (effets approuvée par la FDA + effet connu, mais hors AMM + effet secondaire jugé indésirable) et celle qui décrit les remèdes classiquement utilisés sur 726 pathologies différentes.
.
Si un médicament T1 est actif sur deux pathologies « i » et « j », on peut logiquement déduire qu’un médicament T2 qui est aussi actif sur la pathologie « j » sera probablement actif sur « i ». Certaines de ces corrélations se sont révélées déjà explorées par les laboratoires, d’autres méconnues ont pu être testées in-vitro ou sur des modèles animaux (ainsi, un antiépileptique connu a diminué, comme prévu, les symptômes de colite des rats !).
Sur 156 279 associations (maladie-remède) mises en évidence, 57 542 relations étaient susceptibles d’un effet thérapeutique probant inconnu. Limite de cette première étude statistique : l’impossibilité d’apprécier les interactions médicamenteuses de deux remèdes susceptibles d’agir sur la même pathologie.
.
Exemple qui nous intéresse : le magnésium, sédatif neuromusculaire bien connu, pourrait ainsi être aussi utilisé dans :
.
On n’est pas loin de l’approche des BNS, puisque ceux-ci croisent les effets protéiques des remèdes par rapport aux modifications protéiques induites par les maladies ! C’est ainsi qu’il nous est apparu que des remèdes de nature éloignée (sels, plantes, HE) pouvait avoir des effets proches sur telle ou telle situation pathologique particulière.
.
Références :
« Pharmacologie médicale » Michael NEAL (de Boeck, 2003)
Principes de base de l’activité pharmacologique des médicaments allopathiques
« Manuel de pharmacologie » R. HAZARD et coll. (Masson, 1969)
« Le grand secret de l’industrie pharmaceutique » Ph. PIGNARRE (édition « la découverte »).
Les magouilles du système pharmaceutique mondial, dénoncées par un de ses anciens dirigeants.
« La science aveugle : comment résister aux marchands d’illusions biomédicales » Michel SCHIFF (ed. Sang de la Terre, 2003).
« Médicaments dangereux : à qui la faute ? » Marc GIRARD (Dangles, 2011).
« Systematic Evaluation of Drug-Disease Relationships to Identify Leads for Novel Drug Uses » A. P. Chiang, A. J. Butte (Clinical Pharmacology and Therapeutics, In Press, 2009)
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils