
La « barrière intestinale » est une entité fonctionnelle complexe, tant en ce qui concerne les cellules qui la composent que les éléments mécaniques et chimiques qui y sont associés. La fonction première de cette barrière est de limiter l’accès du contenu de la lumière intestinale, qui inclut en particulier les composants bactériens du microbiote, au milieu intérieur et à la circulation. Cette fonction de barrière physique est assurée par une monocouche de cellules épithéliales, étroitement reliées entre elles par des jonctions intercellulaires (jonctions serrées, adhérentes et desmosomes), ainsi que par le mucus qui recouvre la surface apicale des cellules, dont les constituants, les mucines, sont sécrétés par les cellules caliciformes. Le terme de barrière intestinale est également utilisé dans un sens plus large incluant un rôle protecteur contre l’invasion des pathogènes environnementaux, tout en permettant une tolérance vis-à-vis de la flore commensale et des aliments. Cette fonction met en jeu :
.
Une augmentation de la perméabilité intestinale paracellulaire et/ou transcellulaire, permettant le passage à travers l’épithélium de macromolécules (antigènes alimentaires, fragments bactériens), est impliquée dans plusieurs pathologies intestinales (ulcères gastro-duodénaux, diarrhées infectieuses, syndrome de l’intestin irritable, maladies inflammatoires chroniques de l’intestin, maladie cœliaque, cancers digestifs) et potentiellement extra-intestinales (allergies, infections respiratoires, arthrite, choc septique, etc.). De nombreuses méthodes, plus ou moins invasives, permettent de mesurer la perméabilité intestinale dans des situations pathologiques. On notera qu’il reste difficile d’évaluer la contribution du passage transcellulaire (versus paracellulaire) dans l’augmentation de la perméabilité intestinale vis-à-vis des macromolécules biologiquement actives.
.

.
Le stress, l’alimentation rapide ou d’origine industrielle, les médicaments (antibiotiques et anti-inflammatoires surtout) et les intolérances alimentaires (laitages et gluten pour commencer) sont les principaux responsables de l’inflammation du tube digestif. Ils induisent une destruction de la flore intestinale et une irritation de la muqueuse qui perd sa couche de mucus protecteur et se dégrade. La paroi intestinale devient alors perméable, c’est-à-dire qu’elle ne fait plus barrière aux toxiques, aux métaux lourds, aux allergènes, aux germes, aux aliments non digérés… Puis, lorsque l’intoxication est à son comble, les maladies apparaissent.

.
Deux tests permettent de diagnostiquer une hyperperméabilité intestinale :
Le principe de ce test est simple. Il est basé sur le fait que certaines molécules ne sont pas ou peu métabolisées dans l’organisme, ce qui permet de les retrouver inchangées dans les urines. Le test utilise deux types de substances : le lacticol et le mannitol parce que leur taille est différente et donc leur absorption par la paroi intestinale utilise des mécanismes différents : l’un passe entre les cellules de l’intestin, alors que l’autre doit traverser les cellules intestinales pour être absorbé. Cette distinction permet de déterminer la taille des molécules étrangères qui entrent dans l’organisme. Cela indique aussi l’importance de la détérioration de la muqueuse intestinale.
Le test de perméabilité intestinale est donc un test différentiel qui compare l’élimination urinaire du lacticol (grosse molécule) et du mannitol (petite molécule). On calcule ainsi le rapport entre lacticol et mannitol qui, normalement, est de 2 % : il ne passe que 2 molécules de lacticol pour 100 molécules de mannitol.
L’examen consiste à faire absorber à une personne une quantité déterminée de lactitol et de mannitol (variable selon son poids). Elle devra ensuite rester à jeun pendant deux heures en buvant de l’eau à volonté. Puis les urines des cinq heures suivant l’ingestion sont prélevées afin de mesurer l’élimination (clairance) urinaire du lacticol et du mannitol. Plus le pourcentage est élevé, plus l’atteinte de la paroi intestinale est importante.
.

.
Les peptides sont des fragments de protéines alimentaires incomplètement digérées dans le tube digestif. Le dosage des peptides urinaires s’intéresse donc pour sa part à la digestion des aliments et à leur absorption. Normalement, lorsque les aliments sont bien digérés, ils ne génèrent que peu de peptides. Mais, en cas d’intestin irrité, les aliments (notamment le gluten et la caséine du lait) ne sont pas bien dégradés, ce qui entraîne ainsi une augmentation des peptides dans l’organisme. Or ces derniers sont fortement suspectés d’entraîner de nombreuses maladies psychiques (hyperactivité, dépression, schizophrénie) ainsi que des maladies chroniques (Alzheimer, fibromyalgie, fatigue chronique, SEP, PCE…). Ces peptides se retrouvent d’abord dans le sang, puis sont éliminés par les urines.
Une quantité importante de peptides dans les urines indiquera l’existence d’une mauvaise digestion des aliments, mais aussi d’une forte perméabilité intestinale.
Le dosage sanguin de la LPS-Binding protein = LBP
Des preuves croissantes appuient le fait que l’inflammation de bas grade est l’un des principaux mécanismes qui sous-tendent la pathogénie de troubles variés. Sun et al. (2010) ont montré des associations significatives entre les concentrations élevées de LBP et le risque de syndrome métabolique, la résistance à l’insuline, le diabète de type 2 indépendant des facteurs de risque cardiovasculaires classiques, dans une population apparemment en bonne santé.
.
Les ennemis de votre flore intestinale :
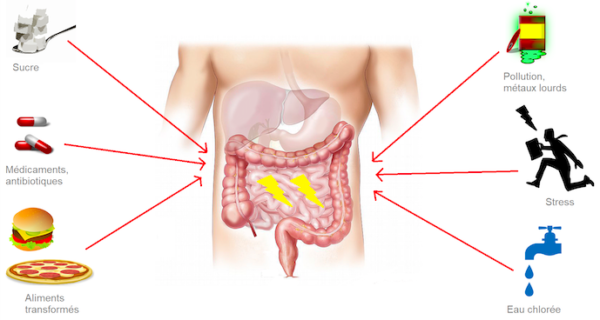
.
2 – Bien mastiquer (outre les enzymes qui entament le processus de digestion, la salive possède un EGF ou « facteur de croissance épidermique » fondamental pour la santé des muqueuses orales et digestives)
3 – Probiotiques : action directe sur l’immunité via la croissance des lymphocytes T, équilibre des interleukines (macrophages), activation des entérocytes (cellules de la paroi intestinale). Mais il faut savoir qu’une bactérie, ça mute toutes les 20 mn ! Autant dire que les soulagements dûs aux probiotiques sont de courte durée !
FLORIUM … (1 gélule = 10 milliards de lactobaciles) 1 gélule par jour idéalement le matin à jeûn
ENTERO-PROTECT … contient des acides aminés (L-Glutamine, Glutathion, L-Taurine, L-Méthionine). Il joue un rôle dans le processus de spécialisation cellulaire (Vitamine A) et dans le processus de division cellulaire (vitamines B9, D3, Magnésium).
ANTIOXYDIUM … contribue à :
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils