
.
Nous sommes nombreux à partir pour les vacances dans des zones devenues touristiques parce qu’autrefois « préservées » : Languedoc-Roussillon, Poitou, Landes, Vendée, Bretagne, Sologne, ou Italie, Espagne ou même Croatie pour les plus aventureux. Mais vous êtes-vous déjà demandé pourquoi de si jolies régions sont restées vides si longtemps, alors qu’on s’entassait dans d’autres endroits moins beaux et moins ensoleillés ?
.
Pourquoi la côte Méditerranéenne, si peuplée à l’époque romaine, ne comptait-elle plus que quelques villages de pêcheurs jusqu’à la première Guerre mondiale, si bien que les promoteurs immobiliers de l’après-guerre ont pu joyeusement bétonner des centaines de kilomètres de côtes restées pratiquement vierges ? C’est que ces zones étaient, jusqu’au début du XXe siècle, ravagées par le paludisme. On l’a complètement oublié aujourd’hui, mais le paludisme fut de loin la maladie qui fit le plus de victimes en Europe à travers les âges.
.
Dans l’Europe tempérée, le paludisme semble avoir été endémique pendant le Moyen-Âge. Une recrudescence a eu lieu au XVIe siècle qui s’est prolongée jusqu’à la fin du XIXe siècle. Ce qu’on appelait la peste, les « fièvres » n’étaient ni plus ni moins, la plupart du temps, que le paludisme (du latin paludis, « marais »), appelé auparavant malaria, de l’italien « mauvais air » (mal aria).
.
Jules César avait le paludisme. Philippe-Auguste (début du XIIIe siècle) avait le paludisme. En 1623, un conclave se réunit à Naples pour élire un nouveau Pape, Urbain VIII : 8 cardinaux et 30 ecclésiastiques meurent du paludisme ! Mais c’est à partir des guerres de religion (au XVIe-XVIIe siècle) que le paludisme s’abat massivement sur l’Europe. La guerre force les citadins à s’enfermer dans des murailles entourées d’eaux croupissantes, où prolifèrent les moustiques vecteurs de la maladie.
.
Richelieu attrapa le paludisme lors du siège de La Rochelle. Cromwell, en Angleterre, meurt du paludisme en 1658. Louis XIV l’attrape au siège de Dunkerque. Colbert, La Rochefoucauld et Bossuet avaient tous le paludisme. Louis XV avait le paludisme. Bonaparte fut touché quatre fois par le paludisme : deux fois en Corse, une fois en Provence et une fois dans les Dombes ! Bonaparte connaît d’ailleurs si bien la maladie qu’il décide de s’en servir. Il laisse exprès débarquer les Anglais à Walcheren, en 1809, dans une zone marécageuse, afin que le « Général Fièvre » s’occupe d’eux. Et en effet, les moustiques attaquent et les Anglais perdent 27 000 hommes !
.
Est-il possible que nous ayons si vite oublié qu’une maladie aussi grave était omniprésente en Europe il y a si peu de temps ? Manifestement oui. Mais il y a une explication : c’est que le paludisme a disparu mystérieusement au début du XXe Siècle, et sans que la médecine n’ait inventé un quelconque remède nouveau. L’historien Pierre-Olivier Fanica propose une explication basée sur la réduction des mares, des eaux stagnantes, des marais, grâce aux nouvelles méthodes agricoles. Pourquoi les hommes restaient-ils dans les marais ? Parce que c’est là que se trouvent les terres humides, riches en humus, les plus propices aux cultures (d’où le nom maraîchages, maraîcher…).
.
De plus, les adultes touchés par le paludisme connaissent après quelques mois une immunité qui peut durer deux ans. La maladie réapparaît de façon intermittente, mais la fièvre n’est plus permanente. Il en va autrement pour les enfants chez qui elle entraîne une très forte mortalité. Mais chez les adultes, elle entraîne une apathie durable, que l’on appelait autrefois « cachexie ».
.
Les conséquences du paludisme endémique sur le développement économique de l’Europe furent donc incalculables. Elles expliquent largement l’état de grande misère qui se maintint dans de nombreuses régions jusqu’à la Guerre 14-18. Le paludisme fut une des grandes causes de l’importante mortalité infantile que nos ancêtres avaient fini par considérer comme une fatalité.
.
Même Paris était régulièrement frappée par des épidémies de paludisme, chaque fois que des grands travaux étaient engagés et que l’eau s’accumulait dans les trous et les fossés des chantiers. Elles éclatèrent de plus belle lorsque le baron Haussmann entreprit en 1867 les travaux du quai de Valmy et du jardin du Luxembourg, et lors du percement du boulevard Malesherbes : le paludisme fut alors nommé le « Mal Haussmann ».
.
Son seul remède, utilisé en Europe depuis le XVIIe siècle, était la quinine, l’écorce d’un arbre découverte providentiellement au Pérou en 1630. Mais la quinine, si elle sauvait la vie des personnes infectées, n’empêchait pas l’épidémie de se répandre et de se poursuivre. La disparition du paludisme fut évidemment pour beaucoup dans les progrès de l’espérance de vie au XXe siècle.
.
.
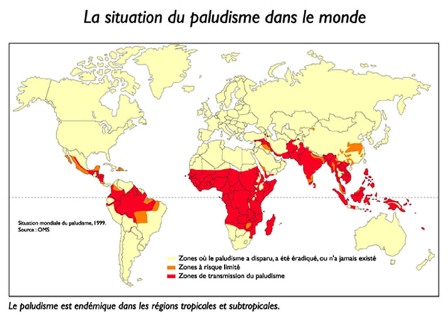
Plaie de l’Afrique et des pays sub-tropicaux, le paludisme (ou malaria) est une affection chronique qui menace à présent menace 40% de la population mondiale. L’Organisation mondiale de la santé (OMS) estime qu’en 2016 le paludisme a touché 216 millions de personnes à travers le monde et a causé environ 445 000 décès. Cette maladie représente un risque sanitaire que les voyageurs se rendant dans les zones touchées doivent toujours garder à l’esprit en respectant un ensemble de mesures préventives.
.
En 2017, en France, plus de cinq mille cas de paludisme ont été déclarés, principalement chez des personnes d’origine africaine, résidant en France ou arrivant d’Afrique. La prévention du paludisme repose sur deux principes de base : se protéger contre les piqûres de moustique et prendre un traitement préventif adapté à sa destination, sans modifier ni la posologie ni la durée du traitement conseillées par son médecin.
.
Il est liée à un hématozoaire transmis par la piqûre d’un moustique. Lorsqu’un moustique anophèle pique une personne, il injecte dans le derme un peu de salive destinée à empêcher le sang de coaguler. Lorsque cet anophèle est porteur de Plasmodium, sa salive est contaminante. Après la piqûre, les Plasmodium gagnent le foie de la personne par le biais de la circulation sanguine, où ils se multiplient en passant inaperçus. Tous ses symptômes évoquent le tableau de l’alcoolisme (aigu et/ou chronique) !
.
Après une période d’une semaine, les Plasmodium passent en grande quantité dans le sang où ils infectent les globules rouges. Ils s’y multiplient selon des cycles de trois ou quatre jours, jusqu’à provoquer la destruction simultanée des globules infectés. Cette destruction massive provoque un accès de fièvre (la crise de paludisme) accompagné de frissons, de transpiration abondante, de malaises, voire de troubles de la conscience dans les formes graves. D’autres espèces que Plasmodium falciparum peuvent être responsables de crises qui récidivent plusieurs mois ou années après.
La destruction régulière de grandes quantités de globules rouges entraîne une anémie qui se traduit par une fatigue, un essoufflement, une pâleur des muqueuses, etc. Sans traitement, le paludisme peut se compliquer et provoquer des troubles du foie et des reins, des troubles neurologiques, voire le décès de la personne atteinte.
.
Il existe différentes formes plasmodiales :
.
La chimioprophylaxie vise essentiellement à prévenir le risque de paludisme à Plasmodium falciparum en Afrique, en Amérique et dans les forêts d’Asie. Pour évaluer la nécessité d’une chimioprophylaxie, le médecin prend en compte :
.
La chimioprophylaxie n’est pas toujours indispensable si vous restez dans les grandes villes, en altitude ou encore si votre séjour est de courte durée en zone de faible risque de transmission. Pour choisir une chimioprophylaxie antipaludique adaptée, le médecin prend en considération les caractéristiques propres au voyageur : son âge, ses antécédents médicaux, d’éventuelles interactions avec des médicaments pris par ailleurs (par exemple dans le cas d’une maladie chronique), une grossesse ou son éventualité, ou encore une intolérance à certains antipaludéeins.
.
Pour un voyage dans une zone à risque de paludisme, le médecin dispose pour la chimioprophylaxie des substances suivantes : l’association atovaquone-proguanil, la doxycycline ou la méfloquine. Ce sont désormais les principaux antipaludiques. Ils ont une efficacité comparable. Le choix dépend essentiellement l’âge des voyageurs, de leur état de santé (grossesse, maladie chronique…), des traitements associés, des modalités de prise et de la tolérance (parfois mauvaise avec la méfloquine).
.
Le traitement préventif du paludisme doit se poursuivre une à quatre semaines après le retour au domicile. Cette période de traitement correspond au délai pendant lequel des Plasmodium falciparum pourraient rester inactifs et passer inaperçus. Il est important de respecter cette période de traitement pour ne pas souffrir d’une crise de paludisme à retardement.
.
Plusieurs vaccins sont actuellement à l’essai chez des enfants en Afrique (d’efficacité variable). La dernière tentative – massivement financée par la fondation de B. et M. Gates – s’est révélée inefficace, retardant simplement de quelques mois l’infestation.
.
L’apparition récente de formes résistantes à la Nivaquine a conduit l’OMS à ne plus préconiser le traitement prophylactique (le Lariam® est le seul remède efficace sur la majorité des souches – mais il a aussi de nombreux effets secondaires), mais a recommandé l’usage systématique des moustiquaires imprégnées d’insecticide et un traitement d’urgence à la Flavoquine (3 comprimés en une fois) lors de tous les accès fébriles en zone à risques. Or on connaît plus de 200 plantes dotées d’une action antipalustre. Parmi celles-ci, trois végétaux forts efficaces ont retenu notre attention :
.
.
 Artemisia annua
Artemisia annua
2. Quassia amara (zn) … une tisane contre les fièvres, utilisée en Guyane.
3. Strychnopsis thouarsii … une ménispermacée de Madagascar
.
Une bonne moustiquaire (imprégnée d’insecticide), des crèmes répulsives (pour sortir le soir : les piqûres ont surtout lieu la nuit) et des insecticides en spray (pour la chambre) sont des conseils qui protègent de bien des soucis. Il faut noter l’extension à de nombreux pays tropicaux de la Dengue et de la Chikungunya, transmises aussi par les moustiques. En tant qu’insecticide, nous vous recommandons les spécialités à base de pyrèthre, extraits de la camomille de type : Anthemis pyretrum (encore appelée : Pyrethrum partenium).
.
TRATEMENT HOMEOPATHIQUE
Durant la phase initiale de l’infection palustre, avant la mise en place d’une immunité spécifique, les plaquettes jouent un rôle de défense majeur, en freinant le développement du parasite à l’intérieur des globules rouges (Science, février 2009). Ceci plaide contre l’usage de l’aspirine durant la crise.
.
1 – manifestations méningo-encéphalitiques +++
Eupatorium perfoliatum (ca) … vomissements, myalgies avec céphalées et mictions douloureuses.
– le patient n’a pas soif –
– le patient a très soif –
.
2 – hémorragies :
Crotalus (ge) ou Lachesis … saignements et sensation de mort imminente
Si vous avez le patient sous la main, utilisez l’homéopathie complexiste : CHU « Heleborus comp. » 30 K (Apis + Opium + Helleborus) + « Lachesis comp. » 30K, car les venins ont souvent une action spectaculaire !
.

.
1 – accès fébriles périodiques (donnez le remède au moment de l’accès) :
.
2 – fièvre rémittente bilieuse : accès thermiques avec ictère (parasitémie et hémolyse). NB. dans ce cas, la Quinine (ou ses dérivés) est à utiliser avec extrême précaution !
.
avec leur nosode (c’est une pathologie chronique) : Malaria 200 K

.
Organothérapie / Sérothérapie :
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils