
.
Dans notre société moderne, les urgences sont dues à une maladie dans deux tiers des cas (infarctus, apoplexie, embolie pulmonaire, épilepsie, diabète, drogues, etc.) et, dans un tiers des cas seulement, à un accident.
.

.
L’observation et l’analyse de la situation sont les éléments fondamentaux et déterminent la conduite à tenir :
.
.
Evaluez la situation : Y a-t-il un risque pour vous et le blessé ?
Si oui, votre sécurité est prioritaire : écartez si possible le blessé du danger et évitez tout risque de suraccident (ex.: passer derrière un rail de sécurité sur l’autoroute)
Les règles suivantes sont appliquées pour apprécier l’état du patient et engager les mesures immédiates de sauvetage (check-list):
.
Schéma d’évaluation «RRSS»: Schéma d’action «ABCD»:
R = Répond-il ? A = libérer les voies respiratoires (jusqu’à l’intubation ou la trachéotomie !)
R = Respire-t-il ? B = respiration artificielle (bouche à bouche) !
S = Saigne-t-il ? C = compression (massage cardiaque) !
S = Son pouls est-il perceptible ? D = défibrillation !
.

.
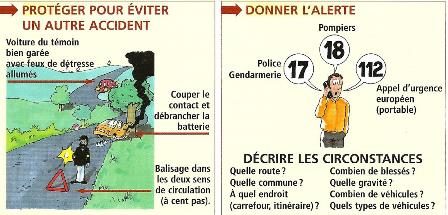
Appelez les secours si nécessaire : demandez à une personne d’appeler un numéro
d’urgence (exemple : le 112 en Europe / 144 en Suisse) et de décrire l’état du blessé.
.
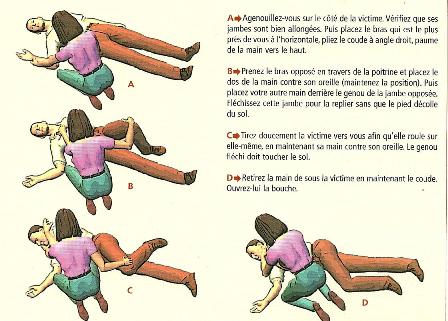
Toute personne inconsciente couchée sur le dos court un grand danger, du fait que la langue rétractée, des vomissures ou du sang peuvent obstruer les voies respiratoires. Les comateux vomissent souvent et surtout subitement ! Mettez-le en « position latérale de sécurité » :
.
.
Il faut parler au blessé à haute voix, voire énergiquement. S’il ne réagit pas, c’est qu’il est inconscient. S’il est sur le dos, il faut le retourner en bloc sur le côté, quelles que soient les circonstances – même si l’on suspecte une lésion de la colonne ! –, et s’il est sur le ventre, le laisser dans cette position et améliorer seulement la position de la tête (nuque légèrement en extension, ouvrir la bouche).
.
L’Union nationale des associations de familles de traumatisés crâniens (UNAFTC) évalue à environ 120 000 le nombre de victimes chaque année en France, dont 10 000 conserveront des séquelles invalidantes à vie. Le traumatisme crânien est le premier motif d’appel aux urgences. Statistiquement, les enfants, les adolescents et les personnes âgées sont les plus touchés. Enfin, 50 % des traumatismes crâniens ont lieu sur la voie publique, notamment chez les cyclistes pour lesquels le port du casque n’est pas obligatoire en ville. Avant de pouvoir évaluer les possibles séquelles d’un choc à la tête, il convient de réagir de manière opportune sur l’instant.
.
• Si la personne est consciente
– Posez-lui des questions pour s’assurer qu’elle n’a pas perdu la mémoire et qu’elle n’est pas désorientée.
– Placez-vous à sa hauteur, maintenez sa tête entre vos deux mains tout en lui demandant de ne pas bouger jusqu’à l’arrivée des secours.
• Si elle est inconsciente et allongée sur le dos par terre
– Agenouillez-vous à sa tête et en prenant appui avec vos deux mains sur ses pommettes ;
– Repoussez sa mâchoire inférieure vers le haut en maintenant bien sa tête droite et gardez la position jusqu’à l’arrivée des secours.
– Surveillez la victime, et si elle est prise de vomissements, placez-la en position latérale de sécurité.
• Si la personne est inconsciente et assise
Relevez-lui doucement la tête et maintenez-la droite entre vos mains jusqu’à l’arrivée des secours.
Dans tous les cas, appelez ou faites appeler les services de secours (le 15 pour le Samu, le 18 pour les pompiers ou le 112, numéro d’urgence des pays de l’Union européenne).
.
La victime ressent une douleur intense à l’œil atteint. Vous pouvez constater une plaie visible ou un œil injecté de sang. Le blessé peut alors être victime d’une perte de vision totale ou partielle.
Demandez-lui de fermer les yeux et de ne pas bouger, même l’œil non atteint, ce qui pourrait aggraver la blessure. Ne jamais toucher un œil atteint avant l’arrivée à l’hôpital.
L’évanouissement
Un malaise vagal (hypotension d’origine nerveuse) ne dure en général que quelques minutes. Il est dû a une perte de conscience provoquée par la diminution du flux sanguin cérébral. Les causes peuvent être multiples : peur, fatigue, douleur, jeûne, prise de sang, coup …
Que faire ? Allonger la victime, surélevez ses jambes pour permettre au flux sanguin de se diriger vers le cerveau. Desserrez col, cravate, ceinture ou autre vêtement.
.
Le « coup de chaleur » :

 LES INTOXICATIONS
LES INTOXICATIONS Les intoxications concernent la plupart du temps des petits enfants, qui avalent tout ce qu’ils touchent. Les adolescents et les adultes sont concernés lors de tentatives de suicide avec des médicaments et/ou des overdoses. Dans de telles situations, ne rien entreprendre : ne pas faire vomir, donner une purge ou à boire, etc… Ce peut être bien, ou faux, selon les cas. Appeler immédiatement un médecin. S’il ne répond pas, appeler le Centre de Toxicologie de votre région.
NB. Il n’y a aucun risque si votre enfant avale tous les granules d’un tube (ou dose) homéopathique (même si c’est une dilution de mercure, d’arsenic ou de plomb !)
.
 Les écrasements
Les écrasements
.
 Les brûlures chimiques
Les brûlures chimiques
.
 Les lésions électriques
Les lésions électriques
.
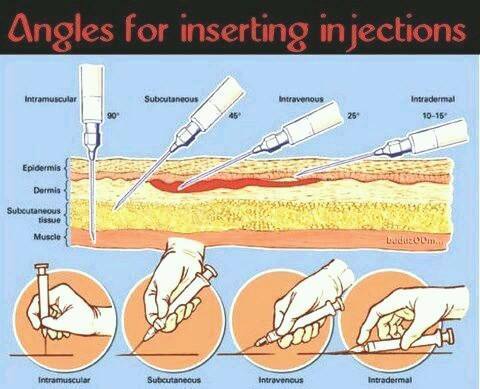
NB. Les injections sous-cutanés peuvent être effectuées par tout un chacun (atropine, héparine, insuline), les autres nécessite un apprentissage (personnel médical qualifié) :
.
.
Quelques remèdes homéopathiques d’urgence :

Voir aussi :
Les coups de soleil et brûlures
Les fractures
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils