
.
Elle se caractérise par des douleurs violentes, en général unilatérales, situées sur le territoire d’une branche du trijumeau.
.

.
Une affection peu fréquente, touchant davantage les femmes de plus de 50 ans
La névralgie du trijumeau est peu fréquente : 10 hommes sur 100 000 et 20 femmes sur 100 000. Dans 75 % des cas, la douleur apparaît après l’âge de 50 ans. Le début tardif après 70 ans n’est pas rare. Des formes juvéniles existent mais doivent faire suspecter en priorité une origine secondaire, par exemple à une sclérose en plaques.
Un lien avec l’hypertension artérielle a été clairement établi. L’hypertension rendrait les artères plus tortueuses et donc plus susceptibles de comprimer le nerf trijumeau. D’autres facteurs peuvent déclencher un accès : froid, vent, parler, rire, mastiquer, déglutir, se raser..
..
Une affection aux signes cliniques évocateurs
La douleur est le signe cardinal de la maladie. Elle est liée à la compression (unilatérale dans 98 à 99 % des cas) du nerf trijumeau, en général par un vaisseau sanguin (conflit vasculo-nerveux), survient le jour et est en général violente, insupportable, décrite « comme une décharge électrique » ou « un coup de poignard« , avec un pic « extrême« , « paroxystique« , durant de 3 à 20 secondes en moyenne.
Cette douleur est si intense que le visage se fige dans une attitude douloureuse et grimaçante (« tic douloureux de la face« ). Cette attitude peut être suivie de contractions musculaires localisées (« grimace clonique« ). Des signes vasomoteurs (larmes, écoulements nasaux, buccaux, congestion du visage, injections conjonctivales) sont également possibles, en particulier en cas d’épisode intense.
Ces paroxysmes douloureux peuvent parfois se regrouper en salves pour constituer des accès d’une à deux minutes. Plusieurs accès peuvent survenir dans une même journée. Une « poussée » douloureuse, marquée par un ou plusieurs accès, a une durée très variable. Entre les poussées le patient ne souffre pas, mais il angoisse en raison de la crainte de l’épisode suivant.
L’examen clinique, hors poussée douloureuse, est normal, sans déficit neurologique.
.
Une douleur localisée sur le territoire d’une branche du nerf trijumeau
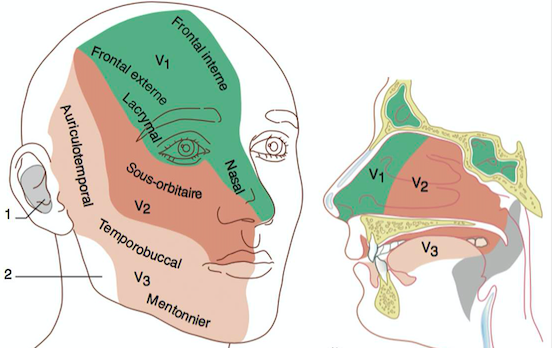
Le nerf trijumeau (V) est le plus volumineux des nerfs crâniens, supportant l’essentiel de la sensibilité de la tête (face, cavités buccales, nasales et sinusiennes, langue, dure-mère sus-tentorielle). Il a également une fonction motrice (innervation des muscles masticateurs).
Il comporte 3 branches : le nerf ophtalmique (V1), le nerf maxillaire (V2) et le nerf mandibulaire (V3) :
.
.
La névralgie du trijumeau est le plus souvent limitée à l’une de ses branches (en particulier V2), mais peut diffuser aux autres branches au cours de l’évolution. Elle affecte plus souvent le côté droit.
NB. La conque de l’oreille (partie profonde, ressemblant à une cuvette, du cartilage de l’oreille, légendée 1 ci-dessus) et l’encoche massétérine (angle de la mâchoire, légendé 2 ci-dessus) ne dépendent pas du trijumeau : elles sont innervées par le nerf intermédiaire facial et le plexus cervical supérieur. Quant au tiers postérieur de la langue, il est innervé par le nerf glosso-pharyngien.
Le ganglion nerveux du trijumeau, appelé le ganglion de Gasser (ou ganglion trigéminal, ou encore ganglion semi-lunaire), est situé à la base du crâne. Sa localisation et l’organisation de ses fibres est importants à connaître pour pratiquer une éventuelle thermocoagulation.
.
Stimulus de la « zone gâchette » et autres facteurs déclenchants
Habituellement, la douleur se déclenche après stimulation directe d’un zone de peau ou de muqueuse (« zone gâchette« , venant de « trigger zone » en anglais). Plus rarement, la personne affectée présente plusieurs zones gâchettes. Cette zone se situe le plus souvent sur :
Comprimer très fortement la zone gâchette peut prévenir l’accès, alors qu’une pression beaucoup plus légère (toilette, maquillage, etc.) peut au contraire déclencher l’accès.
Cela conduit à des conduites d’évitement : les patients adoptent une attitude figée, parlant du bout dès lèvres, redoutant les repas et le brossage des dents par exemple. En présence d’un tableau atypique, ou en cas de doute sur une cause secondaire, il est recommandé en première intention de prescrire une IRM cérébrale.
.
.
.
Diagnostic différentiel : les algies vasculaires de la face
.
Homéopathique :
Durant la crise, on utilisera les CHU : Verbascum compositum et Magnesia compositum (si la douleur est atténuée par la pression) 30K
.
Neuralthérapie : cherchez une épine irritative (dentaire ou autre) et éliminez-la
Traitement de fond à choisir en fonction du BNS24 effectué.
Comme dans de nombreux cas de douleurs chroniques, une situation « acide » (hypo Albumines + hyper Alpha1) est souvent objectivée !
.
Micronutrition :
MAG ZENIUM … est à base de bisglycinate, magnésium, taurine, Vitamines B1 et B6. Il contribue:
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils