
.
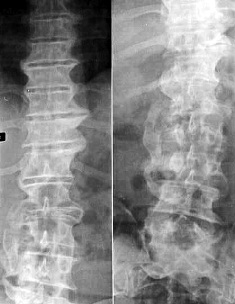
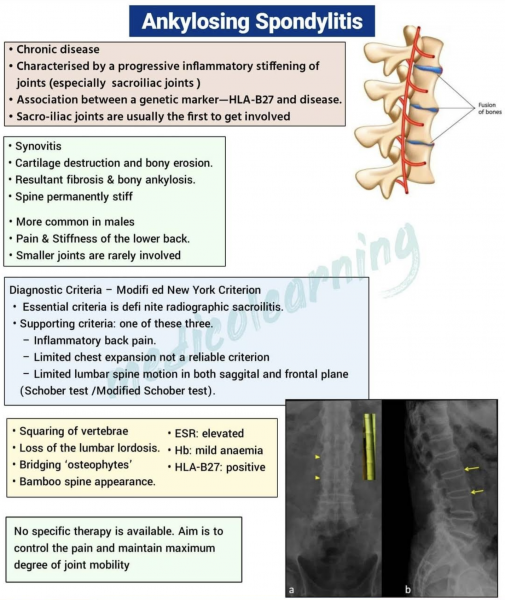
C’est un rhumatisme inflammatoire chronique (sans facteur rhumatoïde) frappant plus particulièrement le pelvis (les articulations sacro-iliaques) et le rachis (dorso-lombalgies et/ou douleur fessière). La douleur survient la nuit et réveille au petit matin. Bouger et marcher la soulage contrairement aux douleurs liées à un lumbago ou un torticolis. Le lever est douloureux, à cause d’un « dérouillage » qui peut durer plus d’un quart d’heure.
.
Un bilan sanguin montre les signes caractéristiques de l’inflammation chronique : augmentation de la vitesse de sédimentation et du taux de protéine C-réactive (CRP, une protéine produite lors d’inflammation). Ces signes inflammatoires sont toutefois absents dans 20 à 30 % des cas. En l’absence d’antécédent familial, le médecin peut demander une recherche du gène HLA B27, mais son absence n’élimine pas la possibilité d’une spondylarthrite.
.
Elle touche 0,3 % de la population française, soit environ 300 000 personnes, 1,5 millions de personne en Europe, plus particulièrement des adultes jeunes. Cette maladie auto-immune, d’évolution lente et qui ne met pas la vie en jeu, peut être à l’origine de handicap. Heureusement, des traitements existent pour soulager ses symptômes et prévenir ses complications.
.
La maladie évolue vers l’ankylose rachidienne (30% de formes invalidentes). 90% des SPA possèdent l’allène HLA B27 (normalement présent dans 5 % seulement de la population européenne) ou B35, DR1 ou DR4. Il faut néanmoins se rappeler que dans 50% des cas, il existe une atteinte articulaire périphérique (doigts ou orteils) et des manifestations extra-articulaires : les douleurs du talon (talalgies) sont caractéristiques des spondylarthrites : impossibilité de marcher tant la douleur du talon est handicapante. Enfin, les tendinites (tendon d’Achille, tennis elbow) sont fréquentes. L’évolution se fait progressivement vers un blocage des articulations sacroiliaques, une « colonne bambou » (au bout de 10/15 ans) et une ostéoporose dangereuse.
.
La spondylarthrite peut se traduire par des symptômes touchant d’autres organes que les articulations :
Dans 10 à 30 % des cas, une inflammation de l’œil (uvéite) accompagne la spondylarthrite ou précède son apparition (elle est également observée dans l’ensemble des maladies inflammatoires chroniques). L’uvéite est caractérisée par un œil rouge et douloureux et elle justifie une consultation ophtalmologique en urgence. En effet, traitée avec retard, elle peut entraîner des cicatrices qui gêneront la vision.
Dans 15 % des cas, les personnes atteintes de spondylarthrite souffrent également de psoriasis, une maladie auto-immune de la peau qui se traduit par des plaques rouges qui pèlent.
Certaines personnes atteintes de spondylarthrite souffrent également de maladies chroniques inflammatoires de l’intestin comme la maladie de Crohn ou la rectocolite hémorragique.
Dans certains cas, la spondylarthrite s’accompagne de troubles cardiaques : l’une des valves du cœur ne se ferme plus complètement et entraîne une surcharge de travail pour le cœur et, à long terme, une insuffisance cardiaque. Les complications cardiovasculaires observées lors de la spondylarthrite semblent en fait liées à une plus grande fréquence des facteurs de risque cardiovasculaire comme l’excès de cholestérol ou l’hypertension artérielle.
Lorsque la spondylarthrite touche les articulations de la cage thoracique, respirer devient douloureux. Il en résulte une insuffisance respiratoire car les poumons ne sont plus capables d’assumer leur rôle correctement. Beaucoup plus rarement, il arrive que les poumons perdent leur élasticité (fibrose).
Il arrive parfois que la spondylarthrite, comme toutes les inflammations chroniques auto-immunes, se complique de dépôt de protéines dans les reins (amylose). Parfois, on observe également une inflammation de l’urètre (le canal qui permet de vider la vessie), ou du col de l’utérus.
La spondylarthrite ne modifie en rien le déroulement de la grossesse. Néanmoins, certains de ses traitements sont contre-indiqués chez les femmes enceintes, mais aussi chez les femmes qui ont décidé d’avoir un enfant. Ils doivent être suspendus dès la décision de concevoir. Si nécessaire, ils seront remplacés par des traitements compatibles avec la grossesse.
NB. Pendant la grossesse, les femmes qui souffrent de spondylarthrite peuvent connaître une stabilisation de la maladie, une amélioration ou l’apparition de nouvelles poussées.
.
.
de la spondylarthrite sont très rares :
.
Ce type de fracture peut survenir même après un traumatisme léger et touche essentiellement les vertèbres du cou (cervicales).
.
Une autre complication, rare, est le syndrome dit « de la queue de cheval » : ce sont des symptômes provoqués par la compression des nerfs qui terminent la moelle épinière. Cette compression entraîne des troubles sensitifs (douleur ou perte de sensibilité dans la partie basse du corps), des troubles moteurs (perte de mobilité des jambes ou des orteils), de la constipation, des difficultés à uriner (ou des envies impérieuses d’uriner), etc.
.
Le traitement allopathique est essentiellement basé sur les AINS (lors des poussées), les immunosupresseurs (Méthotrexate ou Sulfasalazine), les biothérapies et la rééducation vertébrale (prévention des complications). Lorsque la spondylarthrite affecte durablement les articulations des membres et résiste aux traitements, le rhumatologue peut recourir à une synoviorthèse isotopique, c’est-à-dire l’injection intra-articulaire d’une substance radioactive à durée d’action prolongée. La radioactivité (qui reste faible et localisée) inhibe les conséquences de l’inflammation.
.
La rééducation est mise en place dès le début de la maladie pour conserver ou améliorer la mobilité et la force, ainsi que pour prévenir ou réduire les déformations de la colonne vertébrale. Cette rééducation est associée aux médicaments contre la douleur et l’inflammation qui, en réduisant la douleur, la rende possible et efficace.
Diverses formes de rééducation peuvent être mises en œuvre : séances de kinésithérapie individuelle ou en groupe, ainsi que, si le médecin le juge utile, port d’un corset qui soulage et corrige des déformations importantes, ou port de semelles pour soulager les douleurs du talon.
.
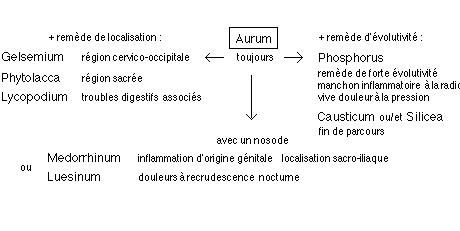
L’homéopathie permet l’extinction des phénomènes inflammatoires toutes les fois qu’un traitement bien choisi est appliqué assidûment. Stratégie thérapeutique :
.
Les stock-nosodes (si infection déclenchante surtout) sont à utiliser en phase de rémission uniquement : pour re-centrer la réponse immunitaire ++
Avec des sarcodes (organothérapie en 4 CH) en cours des poussées évolutives (effet d’AG – leurres) ou/et une sérothérapie IMMOV : HEPATINA (surtout) et ARTIMA ou KARDIMA
.
.
On aura intérêt, en l’absence de BNS, à donner une à deux gélules par jour de teinture de Vanille + sels de silice …
et des anti-oxydants et Oméga 3 durant les phases inflammatoires algiques.
.
Si vous souhaitez réaliser un BNS12 ou 24, cliquez sur ce lien : www.mybiobox.com
Notre but est de mettre à disposition des internautes (étudiants, professionnels de la santé et patients) les renseignements disponibles dans le domaine des médecines douces (en anglais, l’on parle de « complementary and alternative medicine »), au sein d’un concept global d’équilibre du terrain, pour qu’ils participent avec nous au débat ouvert sur la médecine de demain … dans une approche systémique de la santé, des symptômes et des remèdes !
Vous appréciez les articles de notre site ?
Vous vous intéressez à la santé naturelle et à la médecine fonctionnelle ?
Laissez nous votre email pour recevoir toutes les semaines des articles, des infos et des conseils